01 janvier 2021

Se préparer pour son accouchement, à mon avis, est fondamental. Fondamental pour vivre pleinement et sereinement cet événement hors de l’ordinaire. C’est qu’on n’accouche pas tous les jours, voyez-vous. Attention, je ne parle pas ici de « planifier » mais bien de préparer son accouchement. Je crois qu’il y a ici une belle nuance à apporter. Planifier peut sembler trop rigide et ne pas offrir assez de souplesse pour accueillir et accepter les « virages » parfois un peu brusques qui accompagnent bons nombres de naissance. Mais se préparer, ça, par exemple, permet d’élargir ses connaissances et de s’ouvrir, d’apprendre  la « carte géographique » et une bonne part de tous les « détours » que l’accouchement peut nous offrir. Donner naissance ressemble rarement à un long fleuve tranquille. Il y a souvent des passages avec remous. Vaut mieux s’outiller pour affronter les rapides et les fonds rocheux, ça pourrait être rock and roll. Faudra peut-être aussi pratiquer à manœuvrer un brise-glace pour se sortir des impasses. Penser se laisser « pousser par le vent » en fermant aveuglément les yeux me semble un brin hasardeux. Attention aussi à la planification ; c’est qu’on ne sait pas quel cours d’eau on s’apprête à dévaler ; se préparer pour le ruisseau X et se retrouver dans la cascade Z peut s’avérer un brin déstabilisant.
la « carte géographique » et une bonne part de tous les « détours » que l’accouchement peut nous offrir. Donner naissance ressemble rarement à un long fleuve tranquille. Il y a souvent des passages avec remous. Vaut mieux s’outiller pour affronter les rapides et les fonds rocheux, ça pourrait être rock and roll. Faudra peut-être aussi pratiquer à manœuvrer un brise-glace pour se sortir des impasses. Penser se laisser « pousser par le vent » en fermant aveuglément les yeux me semble un brin hasardeux. Attention aussi à la planification ; c’est qu’on ne sait pas quel cours d’eau on s’apprête à dévaler ; se préparer pour le ruisseau X et se retrouver dans la cascade Z peut s’avérer un brin déstabilisant.  Aussi, s’avoir ramer et charrier à bras son canot pourrait bien vous sauver la mise ; question de s’éviter l’arrière-goût d’amertume, la désolation et les « si j’avais su » qu’on retrouve trop souvent dans les histoires de premiers accouchements. * Me connaissant, je ne serai pas capable de m’abstenir de vous fournir mes propres moments révélateurs. Je vous partagerai donc mes propres perles de soulagement découvertes en direct de mes accouchements.
Aussi, s’avoir ramer et charrier à bras son canot pourrait bien vous sauver la mise ; question de s’éviter l’arrière-goût d’amertume, la désolation et les « si j’avais su » qu’on retrouve trop souvent dans les histoires de premiers accouchements. * Me connaissant, je ne serai pas capable de m’abstenir de vous fournir mes propres moments révélateurs. Je vous partagerai donc mes propres perles de soulagement découvertes en direct de mes accouchements.
Maintenant, par où commencer ? Eh bien, si vous me lisez depuis un certain temps ou bien m’avez déjà consulté, la réponse vous viendra j’espère facilement. On commence par respirer ! Une respiration contrôlée amènera un bel apport d’oxygène pour ce marathon qui débute. On sait aussi qu’une respiration diaphragmatique aide à diminuer le stress et l’anxiété. Le corps secrètement alors beaucoup plus facilement de l’ocytocine, hormone essentielle pour que le travail avance bien. Se concentrer sur sa respiration aidera à rentrer dans « sa zone » ou « sa bulle ». Finalement, la respiration aide à gérer la douleur. Avec une belle descente du diaphragme à l’inspiration, on peut presser doucement sur le haut de l’utérus et l’assister dans son travail. Par contre, pour éviter l’hyperventilation, faudra contrebalancer par une belle et longue expiration. Sans calculer en secondes les temps d’inspiration et d’expiration (qui fait ça lors de son accouchement ?!), faudra veillez à souffler plus longtemps que la durée de l’inspiration. Personnellement, je me rappelle qu’une des révélations dans ma gestion de la douleur a été cette toute petite phrase simple que mon infirmière me répétait ponctuellement : *Ralentit ta respiration (perle de soulagement). Alors oubliez ce que l’on voit dans les films « ah-fou-ah-fou-ah-fou » avec la bouche en poisson.
Parler respiration m’amène naturellement à penser aux vocalises qui peuvent être faites durant l’expiration. Ces vocalises sont drôlement utiles. On peut se sentir ridicule de les pratiquer chez soi alors que le travail n’est pas encore commencé, mais une fois dans le contexte d’accouchement, elles prennent tout leur sens. Lors de contractions particulièrement violentes et où mon réflexe était plutôt de me tendre, retenir ma respiration et me « battre » contre cette montée violente de douleur, encore une fois, mon infirmière m’a aidé à canaliser cette douleur. Ce qu’elle m’a dit ? *« Laisse sortir la douleur sur un long hoooooooooo. » Et bien finalement, ce long hoooooooo c’est naturellement transformé en houuuuuu. (perle de soulagement) En fait, pour être totalement honnête, c’était plutôt « hoooooooohouuuuuuuuu, ça fait mal ». J’évacuais mieux la douleur sur le « hou ». Que ce soit « ho », « ha », « hom », « hum », « hou », et même « hé » dans les moments intenses, peu importe. La vocalisation nous aide à mettre le focus sur la longueur de l’expiration et le son que l’on génère nous aide un peu à rentrer dans une petite transe, un peu comme de l’auto-hypnose. Faites seulement attention de ne pas aller vers le « hi ! ». Pourquoi me direz-vous ? Allez-y, testez-le à voix haute et concentrez-vous sur la réponse de votre périnée. Qu’arrive-t-il avec cette voyelle ? Chez la majorité des gens, le périnée va devenir plus tonique. Pas nécessairement une bonne idée de refermer la porte de sortie de bébé, non ?
 Maintenant, j’ai envie de vous parler de bâillement. Êtes-vous capable de vous faire bailler sur commande ? Allez-y, essayez maintenant. Si ce n’est pas le cas, je vous encourage à pratiquer cet art de bailler à la demande. Pourquoi ? Si vous avez réussi à vous faire bailler volontairement, félicitations. Refaites à nouveau, mais cette fois-ci, soyez attentive sur l’impact du bâillement sur votre périnée. Avez-vous ressenti cette douce pression, sa relaxation ? Et vous, comment vous sentez-vous après deux bâillement ? Plus relaxe, non ? Deux choses à choyer durant un accouchement. Utiliser le bâillement entre deux contractions particulièrement violentes vous permettra de ramener de la détente à votre périnée et aussi d’apaiser votre système nerveux, de retrouver une certaine « zénitude ».
Maintenant, j’ai envie de vous parler de bâillement. Êtes-vous capable de vous faire bailler sur commande ? Allez-y, essayez maintenant. Si ce n’est pas le cas, je vous encourage à pratiquer cet art de bailler à la demande. Pourquoi ? Si vous avez réussi à vous faire bailler volontairement, félicitations. Refaites à nouveau, mais cette fois-ci, soyez attentive sur l’impact du bâillement sur votre périnée. Avez-vous ressenti cette douce pression, sa relaxation ? Et vous, comment vous sentez-vous après deux bâillement ? Plus relaxe, non ? Deux choses à choyer durant un accouchement. Utiliser le bâillement entre deux contractions particulièrement violentes vous permettra de ramener de la détente à votre périnée et aussi d’apaiser votre système nerveux, de retrouver une certaine « zénitude ».
Le mouvement aussi c’est utile pour gérer la douleur. Non seulement on gère mieux, le travail avance aussi plus rapidement en permettant au bassin de se mobiliser pour faire de micro-ajustements nécessaire pour s’adapter au positionnement de bébé, en l’aidant à se diriger adéquatement sur le col utérin. La marche,  les squats en se suspendant avec les bras (autour du cou de son accompagnant(e), au pied du lit, après la poignée de la porte de chambre, après les extrémités d’un drap accroché à un crochet en hauteur, etc.) sont les moyens les plus faciles à mettre en place. Faire des mouvements du bassin dans le bas de notre squat (cercles, bascule avant-arrière ou côté-côté) aide à mieux gérer la douleur, à mobiliser le bassin et ainsi que le bébé sur le col. Un travail plus efficace et plus court avec une perception de douleur plus basse ? Oh que oui ! Par contre, dans certains travails, la douleur peut être nettement accentué en position debout (ce fût mon cas !). Il était pour moi hors de question de passer du temps debout.
les squats en se suspendant avec les bras (autour du cou de son accompagnant(e), au pied du lit, après la poignée de la porte de chambre, après les extrémités d’un drap accroché à un crochet en hauteur, etc.) sont les moyens les plus faciles à mettre en place. Faire des mouvements du bassin dans le bas de notre squat (cercles, bascule avant-arrière ou côté-côté) aide à mieux gérer la douleur, à mobiliser le bassin et ainsi que le bébé sur le col. Un travail plus efficace et plus court avec une perception de douleur plus basse ? Oh que oui ! Par contre, dans certains travails, la douleur peut être nettement accentué en position debout (ce fût mon cas !). Il était pour moi hors de question de passer du temps debout.  Le ballon d’exercice fût donc mon grand ami pendant plusieurs heures. J’allais bon train dans les cercles et bascules de bassin. Par contre, à l’arrivée des contractions la douleur prenait tout l’espace dans ma tête et dans mon corps et je figeais. Encore une fois, mon infirmière a vu la problématique et a pris le relai en plaçant ses mains sur mes hanches et en induisant gentiment mais fermement des cercles à mon bassin. *Elle a simplement pris le relai quand mon corps était pris d’assaut par un ennemi imaginaire (perle de soulagement). Mon mari a donc pu prendre la relève par la suite, et le ballon est donc demeuré mon ami pour encore quelques temps.
Le ballon d’exercice fût donc mon grand ami pendant plusieurs heures. J’allais bon train dans les cercles et bascules de bassin. Par contre, à l’arrivée des contractions la douleur prenait tout l’espace dans ma tête et dans mon corps et je figeais. Encore une fois, mon infirmière a vu la problématique et a pris le relai en plaçant ses mains sur mes hanches et en induisant gentiment mais fermement des cercles à mon bassin. *Elle a simplement pris le relai quand mon corps était pris d’assaut par un ennemi imaginaire (perle de soulagement). Mon mari a donc pu prendre la relève par la suite, et le ballon est donc demeuré mon ami pour encore quelques temps.
 Les bains sont aussi des endroits agréables pour gérer la douleur, réduire notre stress et rester dans « sa bulle ». Un bain de bonne dimension nous permettant de changer de position rendra l’expérience plus intéressante. Un outil qui ne m’a personnellement pas beaucoup servi, faute d’avoir été suffisamment surveillé durant la phase de remplissage. Je me suis retrouvée face à un bain trop plein que j’avais peur de faire déborder en bougeant dedans et aussi trop chaud, mais là, on peut pas vraiment rajouter de l’eau froide, hein ? Comble de malheur, je ne savais pas où et comment activer le drain (fichu bain compliqué d’hôpital !) et je ne voulais surtout pas trop déranger le personnel qui semblait si occupé… Je me sentais surtout comme un homard qu’on essaie d’immerger au complet. Faut dire qu’on était en juillet, en pleine canicule, un gros 37 oC avec l’humidex. Bref, je suis donc sortie et j’ai laissé la chance à une autre.
Les bains sont aussi des endroits agréables pour gérer la douleur, réduire notre stress et rester dans « sa bulle ». Un bain de bonne dimension nous permettant de changer de position rendra l’expérience plus intéressante. Un outil qui ne m’a personnellement pas beaucoup servi, faute d’avoir été suffisamment surveillé durant la phase de remplissage. Je me suis retrouvée face à un bain trop plein que j’avais peur de faire déborder en bougeant dedans et aussi trop chaud, mais là, on peut pas vraiment rajouter de l’eau froide, hein ? Comble de malheur, je ne savais pas où et comment activer le drain (fichu bain compliqué d’hôpital !) et je ne voulais surtout pas trop déranger le personnel qui semblait si occupé… Je me sentais surtout comme un homard qu’on essaie d’immerger au complet. Faut dire qu’on était en juillet, en pleine canicule, un gros 37 oC avec l’humidex. Bref, je suis donc sortie et j’ai laissé la chance à une autre.
Les points d’acupression peuvent aussi soulager. *Perso, ça m’a aidé dans les premiers stades de contractions où l’on croit que ça fait mal, mais qu’on ne sait pas encore c’est « quoi », les vraies contractions douloureuses. (Je le classifie quand même dans perles de soulagement car ça m’a vraiment soulagé au début.) Rendu là, on avait beau me pressez le creux des pouces super fort (à en avoir des bleus le lendemain), je ne le sentais même plus. Une autre zone de soulagement se trouve au sacrum. On fait alors une pression prononcée sur le celui-ci (zone basse du dos, juste en haut du pli inter fessiers). Pour ne pas épuiser notre accompagnateur, il faut veillez à avoir une bonne mécanique corporelle en faisant un transfert de poids d’une jambe à l’autre et ainsi pousser à l’aide des deux mains (ou encore avec le coude, mais il faut absolument utiliser un oreiller sous le coude si on utilise cette technique !).
L’atmosphère de la chambre aussi joue sur la perception de la douleur. En fait, une atmosphère calme, une lumière tamisée, un nombre réduit de personnes présentes, des bruits ambiants de faible niveau sonore et des mouvements lents des personnes présentes permettent à la femme en travail de se sentir un peu plus en sécurité. La sensation de sécurité et de calme est importante pour la sécrétion d’une hormone essentielle à la progression du travail : l’ocytocine. Et je suis bien placée pour voir cette différence. Mon premier accouchement, la lumière dans la chambre était déjà allumée (je n’ai pas pensé à la faire fermer, pourquoi l’aurais-je fait ?) et comme c’est un premier, la visite des médecins internes, des médecins externes, des médecins titulaires et des infirmières se succédaient régulièrement. Bref, je ne suis pas rentrée dans une bulle, l’arrivée de cette multitude de personnes la perçais à tout coup. À mon deuxième accouchement ? À mon arrivée, l’étage était occupé avec plusieurs accouchements « difficiles ». *On m’a donc attitré une chambre (dont les lumières n’avaient pas encore été allumées, on était tôt le matin) et on m’y a laissé tranquille plusieurs heures (perle de soulagement). À l’exception de la visite de l’infirmière qui s’occupait de moi (une vraie douceur !), pas de médecin avant un bon 3 heures. En fait, l’arrivé du médecin de garde dans ma chambre n’a eu lieu qu’au moment de la sortie de bébé, et ce, à l’appel de l’infirmière un peu prise de cours de voir une tête près de la sortie. J’ai eu l’occasion de me sentir à l’aise avec ma petite clique : moi-même, le papa et l’infirmière tellement à l’écoute de mes signaux avec de conseils si juste aux moments opportuns. Elle ne brisait en aucun cas ma bulle, elle m’aidait à l’épaissir ! Tellement différent de ma première expérience !
Ça ne suffit pas ? La douleur vous submerge et vous avez peur de vous y noyer ? Plusieurs moyens pharmaceutiques de soulagement de la douleur sont disponibles. La mieux connue reste la péridurale (qu’on appelle aussi épidurale). Lorsqu’elle fonctionne de façon optimale, elle vous gèle le « bas du corps ». Mais savez-vous que vous êtes en mesure de choisir la quantité d’analgésique administrée ? En fait, pas la quantité maximum (l’anesthésiste n’acceptera pas que vous demandiez double dose) mais vous pouvez demander une quantité moindre. Car l’effet négatif le mieux connu de la péridurale, c’est de ne plus rien sentir. Niet, nada, zéro (ça m’est arrivé pour mon premier). On se demande ce qu’il y a de lourd et dense en dessus des draps jusqu’attends qu’on réalise que c’est sa propre cuisse. Vraiment weird comme feeling. Et s’enligner pour pousser sur ce « vide » de bas de corps, c’est plutôt déstabilisant. Si enlever toute la douleur n’est pas votre but premier, mais seulement la diminuer pour la rendre supportable, vous pouvez alors très bien demander la moitié ou le trois quart de la dose qu’on vous aurait normalement administrée. On peut aussi avoir recours au gaz protoxyde d’azote (gaz hilarant) qui diminue la sensation de douleur. Comme effets secondaires possibles ? Nausées, étourdissements (tête qui tourne), vomissements. Un des effets de la douleur des contractions chez moi était justement les nausées. Le cocktail n’aura pas été fameux chez moi… On peut aussi avoir recours au bloc honteux. Il s’agit d’une injection d’analgésique (comme la piqure chez le dentiste) dans le trajet des nerfs honteux (ou pudendals) pour geler la sensation dans leur territoire, c’est-à-dire le périnée. Il n’enlèvera pas les douleurs de contractions dans l’abdomen et le dos. Ainsi, il s’agit d’un recours pour atténuer les douleurs localement au périnée lors du passage de bébé (cette fameuse sensation d’anneau de feu quand la tête de bébé arrive au périnée).
 Vous arrivez à la phase de poussée ? Voici mes recommandations. De un, assurez-vous que la vessie est vide. Ne poussez pas un bébé sur une vessie pleine ! Elle risque de se faire entrainer dans le vagin par le « bélier » qu’est la tête du bébé à naitre. Alors on fait pipi (si vous êtes mobile) ou on la vide avec un cathéter (si vous êtes sous l’influence d’une péridurale). Ensuite, testez différentes positions de poussée possibles pour trouver celle dans laquelle vous êtes la plus à l’aise, en « sécurité ». La position ne doit en aucun cas vous donnez l’impression que vous êtes vulnérable ou en perte de contrôle. Et vous savez quoi ? Vous avec le droit de trouver que tout d’un coup, après 5-10-15-20 (etc.) minutes, eh bien, ce n’est plus la position qui vous convient. Votre choix n’est pas fixé dans le béton. Et, à moins de mettre maman ou bébé en danger, vous êtes dans le droit de choisir. Dans un monde idéal, vaut mieux éviter la position couchée sur le dos. Elle fixe le sacrum (il ne peut plus bouger, le lit est dans son chemin). Or, lors du passage de bébé, le mouvement du sacrum vers l’arrière est d’une aide précieuse pour faire de la place à cette « gigantesque » tête de bébé à la sortie. De permettre au sacrum d’être mobile, c’est diminuer la demande au périnée de s’étirer de façon extrême. Un travail d’équipe : et le périnée et le bassin feront leur bout de chemin pour faire place au bébé. Les risques de déchirures sévères sont donc diminués. On se tourne donc vers quelles positions ? Si vous êtes déjà flexible et à l’aise dans ces positions d’avance (c’est-à-dire avant le moment de l’accouchement) : le squat/accroupi en petit bonhomme (que ce soit au sol ou sur le lit) avec des surfaces tout autour pour pouvoir prendre appui. Exemple : une chaise en avant (ou encore la tête de lit qui se redresse, la barrière de lit) pour appuyer les avant-bras et le front, un meuble derrière pour s’appuyer le dos, ou encore le conjoint assis sur le lit qui supporte sous les bras la future maman accroupie au sol, la cadrant de chaque côté avec ses jambes. On peut aussi choisir le 4 pattes et ses déclinaisons. Sur le lit pour le moelleux sous les genoux ou au sol, c’est au choix. Un ballon sous la poitrine qu’on entoure avec ses bras et sur lequel on repose la tête, pourquoi pas. Ou bien une pile d’oreiller sous la poitrine, lorsqu’on est dans le lit, ça peut aussi bien faire l’affaire. La position assis de côté (voir la photo) est malheureusement assez méconnue pour faire venir un bébé au monde, mais elle est aussi très intéressante, elle vaut la peine qu’on l’essaye ! Vient ensuite la classique couchée sur le côté. Les mains peuvent tenir la barrière de lit ou le genou d’en haut, c’est au choix. Si on laisse à quelqu’un d’autre le travail de tenir la jambe du haut, faut seulement être vigilant de ne pas être trop agressif dans le maintien de la jambe. On ne veut pas écraser les nerfs qui passent dans l’aine, ça pourrait entraîner des faiblesses et douleurs pendant un bout de temps dans la cuisse.
Vous arrivez à la phase de poussée ? Voici mes recommandations. De un, assurez-vous que la vessie est vide. Ne poussez pas un bébé sur une vessie pleine ! Elle risque de se faire entrainer dans le vagin par le « bélier » qu’est la tête du bébé à naitre. Alors on fait pipi (si vous êtes mobile) ou on la vide avec un cathéter (si vous êtes sous l’influence d’une péridurale). Ensuite, testez différentes positions de poussée possibles pour trouver celle dans laquelle vous êtes la plus à l’aise, en « sécurité ». La position ne doit en aucun cas vous donnez l’impression que vous êtes vulnérable ou en perte de contrôle. Et vous savez quoi ? Vous avec le droit de trouver que tout d’un coup, après 5-10-15-20 (etc.) minutes, eh bien, ce n’est plus la position qui vous convient. Votre choix n’est pas fixé dans le béton. Et, à moins de mettre maman ou bébé en danger, vous êtes dans le droit de choisir. Dans un monde idéal, vaut mieux éviter la position couchée sur le dos. Elle fixe le sacrum (il ne peut plus bouger, le lit est dans son chemin). Or, lors du passage de bébé, le mouvement du sacrum vers l’arrière est d’une aide précieuse pour faire de la place à cette « gigantesque » tête de bébé à la sortie. De permettre au sacrum d’être mobile, c’est diminuer la demande au périnée de s’étirer de façon extrême. Un travail d’équipe : et le périnée et le bassin feront leur bout de chemin pour faire place au bébé. Les risques de déchirures sévères sont donc diminués. On se tourne donc vers quelles positions ? Si vous êtes déjà flexible et à l’aise dans ces positions d’avance (c’est-à-dire avant le moment de l’accouchement) : le squat/accroupi en petit bonhomme (que ce soit au sol ou sur le lit) avec des surfaces tout autour pour pouvoir prendre appui. Exemple : une chaise en avant (ou encore la tête de lit qui se redresse, la barrière de lit) pour appuyer les avant-bras et le front, un meuble derrière pour s’appuyer le dos, ou encore le conjoint assis sur le lit qui supporte sous les bras la future maman accroupie au sol, la cadrant de chaque côté avec ses jambes. On peut aussi choisir le 4 pattes et ses déclinaisons. Sur le lit pour le moelleux sous les genoux ou au sol, c’est au choix. Un ballon sous la poitrine qu’on entoure avec ses bras et sur lequel on repose la tête, pourquoi pas. Ou bien une pile d’oreiller sous la poitrine, lorsqu’on est dans le lit, ça peut aussi bien faire l’affaire. La position assis de côté (voir la photo) est malheureusement assez méconnue pour faire venir un bébé au monde, mais elle est aussi très intéressante, elle vaut la peine qu’on l’essaye ! Vient ensuite la classique couchée sur le côté. Les mains peuvent tenir la barrière de lit ou le genou d’en haut, c’est au choix. Si on laisse à quelqu’un d’autre le travail de tenir la jambe du haut, faut seulement être vigilant de ne pas être trop agressif dans le maintien de la jambe. On ne veut pas écraser les nerfs qui passent dans l’aine, ça pourrait entraîner des faiblesses et douleurs pendant un bout de temps dans la cuisse.
Peu importe la position choisie (et elle peut fluctuer dans le temps !), vérifier si vous vous sentez libre de bouger le bassin (de le basculer vers l’avant, vers l’arrière, de côté à côté, faire des cercles, etc.) et vérifier l’encrage de vos bras afin que vous puissiez soit pousser, soit tirer avec ceux-ci. Cela mettra une belle ligne de muscle en action le long de votre tronc, définissant une belle « cannette » active autour de l’utérus, facilitant l’expulsion de bébé.
Mais on pousse comment ? La technique de poussée la plus couramment enseignée en milieu hospitalier est la poussée bloquée. Elle consiste à prendre une grande inspiration, à ensuite la bloquer pour pousser bébé pendant généralement 10 secondes consécutives avant d’expirer et reprendre une autre inspiration. Elle offre l’avantage d’être « efficace », c’est-à-dire de faire descendre bébé plus rapidement. Elle est par contre plus épuisante (et pour maman, et pour bébé) car on se retrouve en période d’apnée relativement longtemps (sans aucune respiration pendant environ 10 secondes, et ce, plusieurs fois par contraction). Elle met aussi beaucoup de pression sur les organes pelviens (vessie et rectum) ainsi que sur le périnée, au risque d’affaiblir leurs structures de soutien. Ainsi, les risques de prolapsus (descente d’organes) et d’étirement du périnée/déchirures sont plus importants. Ainsi, s’il n’y a aucun indice de détresse fœtale ou maternelle, je préfère de loin tenter la poussée physiologique. Dans ce type de poussée, la respiration ne sera jamais bloquée. Elle demeurera fluide tout au long de la contraction, (assurant une belle oxygénation pour maman et bébé) ça aide à préserver l’énergie de l’équipe maman-bébé. De plus, les vocalises sont alors possibles, augmentant les chances de rester dans une « bulle ». Lors de l’inspiration, on demeurera conscient de bien abaisser le diaphragme (question de pousser dans le « dos » de l’utérus), et lors de l’expiration, on se servira doucement des abdominaux pour essayer de pousser bébé vers le périnée, un peu comme si on essayait de vider un tube dentifrice. Le périnée doit évidemment demeurer détendu tout le long de la manœuvre. Plusieurs vont évoquer l’image du bassin et du périnée tel une fleur dont on laisse les pétales éclore et ouvrir. Si l’image vous parle, great ! Et ça, ce n’est pas facile pour tout le monde, surtout si c’est la première fois qu’on accouche. C’est un peu comme imaginer le vagin comme une « chaussette », et cette « chaussette », on essaie de la virer à l’envers. Ou encore comme de pousser pour aller à la selle, mais sur l’expiration. D’ailleurs, le moment d’aller à la selle peut être un bon moment pour visualiser et pratiquer doucement cette technique.
Mais ce qui est fabuleux, c’est quand on a eu l’occasion d’explorer le tout avant même d’être en travail : pratiquer vos positions et techniques de soulagement, les mouvements sur ballon, les mouvements de bassin, les squats, les vocalises, la respiration, les diverses positions et techniques de poussée. Diminuez le facteur inconnu en faisant déjà reconnaitre à votre cerveau les patrons moteurs nécessaires pour respirer, vocaliser et bouger en squat. Ou respirer, vocaliser et faire des cercles de bassin sur le ballon. Ou bien d’être à quatre pattes, de respirer et pratiquer la poussée physiologique. Ou encore… bon vous comprenez ce que je veux dire. Vaut mieux se sentir un peu ridicule pendant 2-3 semaines à pratiquer une dizaine de minutes par jour toute seule dans son salon que de se sentir dépourvu par tous ces choix le moment venu alors que l’on peut facilement se sentir hyper vulnérable.
Et aussi, tant qu’à pratiquer d’avance, pourquoi pas y ajouter les étirements du périnée. On commence à avoir un peu d’évidences scientifiques qu’étirer régulièrement le périnée (lire ici tous les jours ou presque) dans les trois semaines précédant l’accouchement réduirait d’environ 30 % les risques de déchirures sévères, la durée de la poussée et les besoins d’utiliser des instruments tels les forceps ou la ventouse. La façon la plus simple de s’étirer, c’est d’insérer l’entièreté du pouce à l’intérieur du vagin, pulpe vers le bas (vers les fesses). Ensuite, on fait des pressions dans la moitié inférieure du vagin qu’on maintien quelques instants. Vers la gauche, en diagonal vers la gauche et le bas, directement vers le bas, puis en diagonale vers la droite et le bas et finalement vers la droite. Les étirements doivent durés minimalement cinq minutes. Aussi, une hydratation adéquate et suffisante réduirait aussi les risques de déchirures sévères. Or, une hydratation suffisante, ça se planifie d’avance. Eh oui ! C’est d’être bien hydraté dans les 48 à 72 heures qui précèdent le travail qui compte. Le soluté installé à l’hôpital (si vous acceptez) ne sera pas suffisant pour cela, il arrive trop tard.
Et si jamais le processus s’enraille un peu et que l’on doit rapidement trouver un plan B, vous saurez alors que vous y aurez mis au maximum du vôtre et les chances sont que la rancœur ne fasse pas partie des émotions que vous ferons vivre le souvenir de votre césarienne, de l’utilisation des forceps ou de la ventouse. Vous aurez alors moins l’impression de « subir » un acte inconnu, mais plutôt réfléchi et soigneusement choisi selon le contexte. Parce que rien ne devrait entacher ce joyeux moment.
Je suis bien d’accord avec l’adage qui dit que savoir, c’est pouvoir. Restez à l’affût, une préparation à l’accouchement pour se sentir plus « connaissante » et donc moins vulnérable bientôt disponible chez une physiothérapeute près de chez vous !

01 janvier 2021

Se préparer pour son accouchement, à mon avis, est fondamental. Fondamental pour vivre pleinement et sereinement cet événement hors de l’ordinaire. C’est qu’on n’accouche pas tous les jours, voyez-vous. Attention, je ne parle pas ici de « planifier » mais bien de préparer son accouchement. Je crois qu’il y a ici une belle nuance à apporter. Planifier peut sembler trop rigide et ne pas offrir assez de souplesse pour accueillir et accepter les « virages » parfois un peu brusques qui accompagnent bons nombres de naissance. Mais se préparer, ça, par exemple, permet d’élargir ses connaissances et de s’ouvrir, d’apprendre  la « carte géographique » et une bonne part de tous les « détours » que l’accouchement peut nous offrir. Donner naissance ressemble rarement à un long fleuve tranquille. Il y a souvent des passages avec remous. Vaut mieux s’outiller pour affronter les rapides et les fonds rocheux, ça pourrait être rock and roll. Faudra peut-être aussi pratiquer à manœuvrer un brise-glace pour se sortir des impasses. Penser se laisser « pousser par le vent » en fermant aveuglément les yeux me semble un brin hasardeux. Attention aussi à la planification ; c’est qu’on ne sait pas quel cours d’eau on s’apprête à dévaler ; se préparer pour le ruisseau X et se retrouver dans la cascade Z peut s’avérer un brin déstabilisant.
la « carte géographique » et une bonne part de tous les « détours » que l’accouchement peut nous offrir. Donner naissance ressemble rarement à un long fleuve tranquille. Il y a souvent des passages avec remous. Vaut mieux s’outiller pour affronter les rapides et les fonds rocheux, ça pourrait être rock and roll. Faudra peut-être aussi pratiquer à manœuvrer un brise-glace pour se sortir des impasses. Penser se laisser « pousser par le vent » en fermant aveuglément les yeux me semble un brin hasardeux. Attention aussi à la planification ; c’est qu’on ne sait pas quel cours d’eau on s’apprête à dévaler ; se préparer pour le ruisseau X et se retrouver dans la cascade Z peut s’avérer un brin déstabilisant.  Aussi, s’avoir ramer et charrier à bras son canot pourrait bien vous sauver la mise ; question de s’éviter l’arrière-goût d’amertume, la désolation et les « si j’avais su » qu’on retrouve trop souvent dans les histoires de premiers accouchements.
Aussi, s’avoir ramer et charrier à bras son canot pourrait bien vous sauver la mise ; question de s’éviter l’arrière-goût d’amertume, la désolation et les « si j’avais su » qu’on retrouve trop souvent dans les histoires de premiers accouchements.
- Me connaissant, je ne serai pas capable de m’abstenir de vous fournir mes propres moments révélateurs. Je vous partagerai donc mes propres perles de soulagement découvertes en direct de mes accouchements.
Maintenant, par où commencer ? Eh bien, si vous me lisez depuis un certain temps ou bien m’avez déjà consulté, la réponse vous viendra j’espère facilement. On commence par respirer ! Une respiration contrôlée amènera un bel apport d’oxygène pour ce marathon qui débute. On sait aussi qu’une respiration diaphragmatique aide à diminuer le stress et l’anxiété. Le corps secrètement alors beaucoup plus facilement de l’ocytocine, hormone essentielle pour que le travail avance bien. Se concentrer sur sa respiration aidera à rentrer dans « sa zone » ou « sa bulle ». Finalement, la respiration aide à gérer la douleur. Avec une belle descente du diaphragme à l’inspiration, on peut presser doucement sur le haut de l’utérus et l’assister dans son travail. Par contre, pour éviter l’hyperventilation, faudra contrebalancer par une belle et longue expiration. Sans calculer en secondes les temps d’inspiration et d’expiration (qui fait ça lors de son accouchement ?!), faudra veillez à souffler plus longtemps que la durée de l’inspiration. Personnellement, je me rappelle qu’une des révélations dans ma gestion de la douleur a été cette toute petite phrase simple que mon infirmière me répétait ponctuellement : *Ralentit ta respiration (perle de soulagement). Alors oubliez ce que l’on voit dans les films « ah-fou-ah-fou-ah-fou » avec la bouche en poisson.
Parler respiration m’amène naturellement à penser aux vocalises qui peuvent être faites durant l’expiration. Ces vocalises sont drôlement utiles. On peut se sentir ridicule de les pratiquer chez soi alors que le travail n’est pas encore commencé, mais une fois dans le contexte d’accouchement, elles prennent tout leur sens. Lors de contractions particulièrement violentes et où mon réflexe était plutôt de me tendre, retenir ma respiration et me « battre » contre cette montée violente de douleur, encore une fois, mon infirmière m’a aidé à canaliser cette douleur. Ce qu’elle m’a dit ? *« Laisse sortir la douleur sur un long hoooooooooo. » Et bien finalement, ce long hoooooooo c’est naturellement transformé en houuuuuu. (perle de soulagement) En fait, pour être totalement honnête, c’était plutôt « hoooooooohouuuuuuuuu, ça fait mal ». J’évacuais mieux la douleur sur le « hou ». Que ce soit « ho », « ha », « hom », « hum », « hou », et même « hé » dans les moments intenses, peu importe. La vocalisation nous aide à mettre le focus sur la longueur de l’expiration et le son que l’on génère nous aide un peu à rentrer dans une petite transe, un peu comme de l’auto-hypnose. Faites seulement attention de ne pas aller vers le « hi ! ». Pourquoi me direz-vous ? Allez-y, testez-le à voix haute et concentrez-vous sur la réponse de votre périnée. Qu’arrive-t-il avec cette voyelle ? Chez la majorité des gens, le périnée va devenir plus tonique. Pas nécessairement une bonne idée de refermer la porte de sortie de bébé, non ?
 Maintenant, j’ai envie de vous parler de bâillement. Êtes-vous capable de vous faire bailler sur commande ? Allez-y, essayez maintenant. Si ce n’est pas le cas, je vous encourage à pratiquer cet art de bailler à la demande. Pourquoi ? Si vous avez réussi à vous faire bailler volontairement, félicitations. Refaites à nouveau, mais cette fois-ci, soyez attentive sur l’impact du bâillement sur votre périnée. Avez-vous ressenti cette douce pression, sa relaxation ? Et vous, comment vous sentez-vous après deux bâillement ? Plus relaxe, non ? Deux choses à choyer durant un accouchement. Utiliser le bâillement entre deux contractions particulièrement violentes vous permettra de ramener de la détente à votre périnée et aussi d’apaiser votre système nerveux, de retrouver une certaine « zénitude ».
Maintenant, j’ai envie de vous parler de bâillement. Êtes-vous capable de vous faire bailler sur commande ? Allez-y, essayez maintenant. Si ce n’est pas le cas, je vous encourage à pratiquer cet art de bailler à la demande. Pourquoi ? Si vous avez réussi à vous faire bailler volontairement, félicitations. Refaites à nouveau, mais cette fois-ci, soyez attentive sur l’impact du bâillement sur votre périnée. Avez-vous ressenti cette douce pression, sa relaxation ? Et vous, comment vous sentez-vous après deux bâillement ? Plus relaxe, non ? Deux choses à choyer durant un accouchement. Utiliser le bâillement entre deux contractions particulièrement violentes vous permettra de ramener de la détente à votre périnée et aussi d’apaiser votre système nerveux, de retrouver une certaine « zénitude ».
Le mouvement aussi c’est utile pour gérer la douleur. Non seulement on gère mieux, le travail avance aussi plus rapidement en permettant au bassin de se mobiliser pour faire de micro-ajustements nécessaire pour s’adapter au positionnement de bébé, en l’aidant à se diriger adéquatement sur le col utérin. La marche,  les squats en se suspendant avec les bras (autour du cou de son accompagnant(e), au pied du lit, après la poignée de la porte de chambre, après les extrémités d’un drap accroché à un crochet en hauteur, etc.) sont les moyens les plus faciles à mettre en place. Faire des mouvements du bassin dans le bas de notre squat (cercles, bascule avant-arrière ou côté-côté) aide à mieux gérer la douleur, à mobiliser le bassin et ainsi que le bébé sur le col. Un travail plus efficace et plus court avec une perception de douleur plus basse ? Oh que oui ! Par contre, dans certains travails, la douleur peut être nettement accentué en position debout (ce fût mon cas !). Il était pour moi hors de question de passer du temps debout.
les squats en se suspendant avec les bras (autour du cou de son accompagnant(e), au pied du lit, après la poignée de la porte de chambre, après les extrémités d’un drap accroché à un crochet en hauteur, etc.) sont les moyens les plus faciles à mettre en place. Faire des mouvements du bassin dans le bas de notre squat (cercles, bascule avant-arrière ou côté-côté) aide à mieux gérer la douleur, à mobiliser le bassin et ainsi que le bébé sur le col. Un travail plus efficace et plus court avec une perception de douleur plus basse ? Oh que oui ! Par contre, dans certains travails, la douleur peut être nettement accentué en position debout (ce fût mon cas !). Il était pour moi hors de question de passer du temps debout.  Le ballon d’exercice fût donc mon grand ami pendant plusieurs heures. J’allais bon train dans les cercles et bascules de bassin. Par contre, à l’arrivée des contractions la douleur prenait tout l’espace dans ma tête et dans mon corps et je figeais. Encore une fois, mon infirmière a vu la problématique et a pris le relai en plaçant ses mains sur mes hanches et en induisant gentiment mais fermement des cercles à mon bassin. *Elle a simplement pris le relai quand mon corps était pris d’assaut par un ennemi imaginaire (perle de soulagement). Mon mari a donc pu prendre la relève par la suite, et le ballon est donc demeuré mon ami pour encore quelques temps.
Le ballon d’exercice fût donc mon grand ami pendant plusieurs heures. J’allais bon train dans les cercles et bascules de bassin. Par contre, à l’arrivée des contractions la douleur prenait tout l’espace dans ma tête et dans mon corps et je figeais. Encore une fois, mon infirmière a vu la problématique et a pris le relai en plaçant ses mains sur mes hanches et en induisant gentiment mais fermement des cercles à mon bassin. *Elle a simplement pris le relai quand mon corps était pris d’assaut par un ennemi imaginaire (perle de soulagement). Mon mari a donc pu prendre la relève par la suite, et le ballon est donc demeuré mon ami pour encore quelques temps.
 Les bains sont aussi des endroits agréables pour gérer la douleur, réduire notre stress et rester dans « sa bulle ». Un bain de bonne dimension nous permettant de changer de position rendra l’expérience plus intéressante. Un outil qui ne m’a personnellement pas beaucoup servi, faute d’avoir été suffisamment surveillé durant la phase de remplissage. Je me suis retrouvée face à un bain trop plein que j’avais peur de faire déborder en bougeant dedans et aussi trop chaud, mais là, on peut pas vraiment rajouter de l’eau froide, hein ? Comble de malheur, je ne savais pas où et comment activer le drain (fichu bain compliqué d’hôpital !) et je ne voulais surtout pas trop déranger le personnel qui semblait si occupé… Je me sentais surtout comme un homard qu’on essaie d’immerger au complet. Faut dire qu’on était en juillet, en pleine canicule, un gros 37 oC avec l’humidex. Bref, je suis donc sortie et j’ai laissé la chance à une autre.
Les bains sont aussi des endroits agréables pour gérer la douleur, réduire notre stress et rester dans « sa bulle ». Un bain de bonne dimension nous permettant de changer de position rendra l’expérience plus intéressante. Un outil qui ne m’a personnellement pas beaucoup servi, faute d’avoir été suffisamment surveillé durant la phase de remplissage. Je me suis retrouvée face à un bain trop plein que j’avais peur de faire déborder en bougeant dedans et aussi trop chaud, mais là, on peut pas vraiment rajouter de l’eau froide, hein ? Comble de malheur, je ne savais pas où et comment activer le drain (fichu bain compliqué d’hôpital !) et je ne voulais surtout pas trop déranger le personnel qui semblait si occupé… Je me sentais surtout comme un homard qu’on essaie d’immerger au complet. Faut dire qu’on était en juillet, en pleine canicule, un gros 37 oC avec l’humidex. Bref, je suis donc sortie et j’ai laissé la chance à une autre.
Les points d’acupression peuvent aussi soulager. *Perso, ça m’a aidé dans les premiers stades de contractions où l’on croit que ça fait mal, mais qu’on ne sait pas encore c’est « quoi », les vraies contractions douloureuses. (Je le classifie quand même dans perles de soulagement car ça m’a vraiment soulagé au début.) Rendu là, on avait beau me pressez le creux des pouces super fort (à en avoir des bleus le lendemain), je ne le sentais même plus. Une autre zone de soulagement se trouve au sacrum. On fait alors une pression prononcée sur le celui-ci (zone basse du dos, juste en haut du pli inter fessiers). Pour ne pas épuiser notre accompagnateur, il faut veillez à avoir une bonne mécanique corporelle en faisant un transfert de poids d’une jambe à l’autre et ainsi pousser à l’aide des deux mains (ou encore avec le coude, mais il faut absolument utiliser un oreiller sous le coude si on utilise cette technique !).
L’atmosphère de la chambre aussi joue sur la perception de la douleur. En fait, une atmosphère calme, une lumière tamisée, un nombre réduit de personnes présentes, des bruits ambiants de faible niveau sonore et des mouvements lents des personnes présentes permettent à la femme en travail de se sentir un peu plus en sécurité. La sensation de sécurité et de calme est importante pour la sécrétion d’une hormone essentielle à la progression du travail : l’ocytocine. Et je suis bien placée pour voir cette différence. Mon premier accouchement, la lumière dans la chambre était déjà allumée (je n’ai pas pensé à la faire fermer, pourquoi l’aurais-je fait ?) et comme c’est un premier, la visite des médecins internes, des médecins externes, des médecins titulaires et des infirmières se succédaient régulièrement. Bref, je ne suis pas rentrée dans une bulle, l’arrivée de cette multitude de personnes la perçais à tout coup. À mon deuxième accouchement ? À mon arrivée, l’étage était occupé avec plusieurs accouchements « difficiles ». *On m’a donc attitré une chambre (dont les lumières n’avaient pas encore été allumées, on était tôt le matin) et on m’y a laissé tranquille plusieurs heures (perle de soulagement). À l’exception de la visite de l’infirmière qui s’occupait de moi (une vraie douceur !), pas de médecin avant un bon 3 heures. En fait, l’arrivé du médecin de garde dans ma chambre n’a eu lieu qu’au moment de la sortie de bébé, et ce, à l’appel de l’infirmière un peu prise de cours de voir une tête près de la sortie. J’ai eu l’occasion de me sentir à l’aise avec ma petite clique : moi-même, le papa et l’infirmière tellement à l’écoute de mes signaux avec de conseils si juste aux moments opportuns. Elle ne brisait en aucun cas ma bulle, elle m’aidait à l’épaissir ! Tellement différent de ma première expérience !
Ça ne suffit pas ? La douleur vous submerge et vous avez peur de vous y noyer ? Plusieurs moyens pharmaceutiques de soulagement de la douleur sont disponibles. La mieux connue reste la péridurale (qu’on appelle aussi épidurale). Lorsqu’elle fonctionne de façon optimale, elle vous gèle le « bas du corps ». Mais savez-vous que vous êtes en mesure de choisir la quantité d’analgésique administrée ? En fait, pas la quantité maximum (l’anesthésiste n’acceptera pas que vous demandiez double dose) mais vous pouvez demander une quantité moindre. Car l’effet négatif le mieux connu de la péridurale, c’est de ne plus rien sentir. Niet, nada, zéro (ça m’est arrivé pour mon premier). On se demande ce qu’il y a de lourd et dense en dessus des draps jusqu’attends qu’on réalise que c’est sa propre cuisse. Vraiment weird comme feeling. Et s’enligner pour pousser sur ce « vide » de bas de corps, c’est plutôt déstabilisant. Si enlever toute la douleur n’est pas votre but premier, mais seulement la diminuer pour la rendre supportable, vous pouvez alors très bien demander la moitié ou le trois quart de la dose qu’on vous aurait normalement administrée. On peut aussi avoir recours au gaz protoxyde d’azote (gaz hilarant) qui diminue la sensation de douleur. Comme effets secondaires possibles ? Nausées, étourdissements (tête qui tourne), vomissements. Un des effets de la douleur des contractions chez moi était justement les nausées. Le cocktail n’aura pas été fameux chez moi… On peut aussi avoir recours au bloc honteux. Il s’agit d’une injection d’analgésique (comme la piqure chez le dentiste) dans le trajet des nerfs honteux (ou pudendals) pour geler la sensation dans leur territoire, c’est-à-dire le périnée. Il n’enlèvera pas les douleurs de contractions dans l’abdomen et le dos. Ainsi, il s’agit d’un recours pour atténuer les douleurs localement au périnée lors du passage de bébé (cette fameuse sensation d’anneau de feu quand la tête de bébé arrive au périnée).
 Vous arrivez à la phase de poussée ? Voici mes recommandations. De un, assurez-vous que la vessie est vide. Ne poussez pas un bébé sur une vessie pleine ! Elle risque de se faire entrainer dans le vagin par le « bélier » qu’est la tête du bébé à naitre. Alors on fait pipi (si vous êtes mobile) ou on la vide avec un cathéter (si vous êtes sous l’influence d’une péridurale). Ensuite, testez différentes positions de poussée possibles pour trouver celle dans laquelle vous êtes la plus à l’aise, en « sécurité ». La position ne doit en aucun cas vous donnez l’impression que vous êtes vulnérable ou en perte de contrôle. Et vous savez quoi ? Vous avec le droit de trouver que tout d’un coup, après 5-10-15-20 (etc.) minutes, eh bien, ce n’est plus la position qui vous convient. Votre choix n’est pas fixé dans le béton. Et, à moins de mettre maman ou bébé en danger, vous êtes dans le droit de choisir. Dans un monde idéal, vaut mieux éviter la position couchée sur le dos. Elle fixe le sacrum (il ne peut plus bouger, le lit est dans son chemin). Or, lors du passage de bébé, le mouvement du sacrum vers l’arrière est d’une aide précieuse pour faire de la place à cette « gigantesque » tête de bébé à la sortie. De permettre au sacrum d’être mobile, c’est diminuer la demande au périnée de s’étirer de façon extrême. Un travail d’équipe : et le périnée et le bassin feront leur bout de chemin pour faire place au bébé. Les risques de déchirures sévères sont donc diminués. On se tourne donc vers quelles positions ? Si vous êtes déjà flexible et à l’aise dans ces positions d’avance (c’est-à-dire avant le moment de l’accouchement) : le squat/accroupi en petit bonhomme (que ce soit au sol ou sur le lit) avec des surfaces tout autour pour pouvoir prendre appui. Exemple : une chaise en avant (ou encore la tête de lit qui se redresse, la barrière de lit) pour appuyer les avant-bras et le front, un meuble derrière pour s’appuyer le dos, ou encore le conjoint assis sur le lit qui supporte sous les bras la future maman accroupie au sol, la cadrant de chaque côté avec ses jambes. On peut aussi choisir le 4 pattes et ses déclinaisons. Sur le lit pour le moelleux sous les genoux ou au sol, c’est au choix. Un ballon sous la poitrine qu’on entoure avec ses bras et sur lequel on repose la tête, pourquoi pas. Ou bien une pile d’oreiller sous la poitrine, lorsqu’on est dans le lit, ça peut aussi bien faire l’affaire. La position assis de côté (voir la photo) est malheureusement assez méconnue pour faire venir un bébé au monde, mais elle est aussi très intéressante, elle vaut la peine qu’on l’essaye ! Vient ensuite la classique couchée sur le côté. Les mains peuvent tenir la barrière de lit ou le genou d’en haut, c’est au choix. Si on laisse à quelqu’un d’autre le travail de tenir la jambe du haut, faut seulement être vigilant de ne pas être trop agressif dans le maintien de la jambe. On ne veut pas écraser les nerfs qui passent dans l’aine, ça pourrait entraîner des faiblesses et douleurs pendant un bout de temps dans la cuisse.
Vous arrivez à la phase de poussée ? Voici mes recommandations. De un, assurez-vous que la vessie est vide. Ne poussez pas un bébé sur une vessie pleine ! Elle risque de se faire entrainer dans le vagin par le « bélier » qu’est la tête du bébé à naitre. Alors on fait pipi (si vous êtes mobile) ou on la vide avec un cathéter (si vous êtes sous l’influence d’une péridurale). Ensuite, testez différentes positions de poussée possibles pour trouver celle dans laquelle vous êtes la plus à l’aise, en « sécurité ». La position ne doit en aucun cas vous donnez l’impression que vous êtes vulnérable ou en perte de contrôle. Et vous savez quoi ? Vous avec le droit de trouver que tout d’un coup, après 5-10-15-20 (etc.) minutes, eh bien, ce n’est plus la position qui vous convient. Votre choix n’est pas fixé dans le béton. Et, à moins de mettre maman ou bébé en danger, vous êtes dans le droit de choisir. Dans un monde idéal, vaut mieux éviter la position couchée sur le dos. Elle fixe le sacrum (il ne peut plus bouger, le lit est dans son chemin). Or, lors du passage de bébé, le mouvement du sacrum vers l’arrière est d’une aide précieuse pour faire de la place à cette « gigantesque » tête de bébé à la sortie. De permettre au sacrum d’être mobile, c’est diminuer la demande au périnée de s’étirer de façon extrême. Un travail d’équipe : et le périnée et le bassin feront leur bout de chemin pour faire place au bébé. Les risques de déchirures sévères sont donc diminués. On se tourne donc vers quelles positions ? Si vous êtes déjà flexible et à l’aise dans ces positions d’avance (c’est-à-dire avant le moment de l’accouchement) : le squat/accroupi en petit bonhomme (que ce soit au sol ou sur le lit) avec des surfaces tout autour pour pouvoir prendre appui. Exemple : une chaise en avant (ou encore la tête de lit qui se redresse, la barrière de lit) pour appuyer les avant-bras et le front, un meuble derrière pour s’appuyer le dos, ou encore le conjoint assis sur le lit qui supporte sous les bras la future maman accroupie au sol, la cadrant de chaque côté avec ses jambes. On peut aussi choisir le 4 pattes et ses déclinaisons. Sur le lit pour le moelleux sous les genoux ou au sol, c’est au choix. Un ballon sous la poitrine qu’on entoure avec ses bras et sur lequel on repose la tête, pourquoi pas. Ou bien une pile d’oreiller sous la poitrine, lorsqu’on est dans le lit, ça peut aussi bien faire l’affaire. La position assis de côté (voir la photo) est malheureusement assez méconnue pour faire venir un bébé au monde, mais elle est aussi très intéressante, elle vaut la peine qu’on l’essaye ! Vient ensuite la classique couchée sur le côté. Les mains peuvent tenir la barrière de lit ou le genou d’en haut, c’est au choix. Si on laisse à quelqu’un d’autre le travail de tenir la jambe du haut, faut seulement être vigilant de ne pas être trop agressif dans le maintien de la jambe. On ne veut pas écraser les nerfs qui passent dans l’aine, ça pourrait entraîner des faiblesses et douleurs pendant un bout de temps dans la cuisse.
Peu importe la position choisie (et elle peut fluctuer dans le temps !), vérifier si vous vous sentez libre de bouger le bassin (de le basculer vers l’avant, vers l’arrière, de côté à côté, faire des cercles, etc.) et vérifier l’encrage de vos bras afin que vous puissiez soit pousser, soit tirer avec ceux-ci. Cela mettra une belle ligne de muscle en action le long de votre tronc, définissant une belle « cannette » active autour de l’utérus, facilitant l’expulsion de bébé.
Mais on pousse comment ? La technique de poussée la plus couramment enseignée en milieu hospitalier est la poussée bloquée. Elle consiste à prendre une grande inspiration, à ensuite la bloquer pour pousser bébé pendant généralement 10 secondes consécutives avant d’expirer et reprendre une autre inspiration. Elle offre l’avantage d’être « efficace », c’est-à-dire de faire descendre bébé plus rapidement. Elle est par contre plus épuisante (et pour maman, et pour bébé) car on se retrouve en période d’apnée relativement longtemps (sans aucune respiration pendant environ 10 secondes, et ce, plusieurs fois par contraction). Elle met aussi beaucoup de pression sur les organes pelviens (vessie et rectum) ainsi que sur le périnée, au risque d’affaiblir leurs structures de soutien. Ainsi, les risques de prolapsus (descente d’organes) et d’étirement du périnée/déchirures sont plus importants. Ainsi, s’il n’y a aucun indice de détresse fœtale ou maternelle, je préfère de loin tenter la poussée physiologique. Dans ce type de poussée, la respiration ne sera jamais bloquée. Elle demeurera fluide tout au long de la contraction, (assurant une belle oxygénation pour maman et bébé) ça aide à préserver l’énergie de l’équipe maman-bébé. De plus, les vocalises sont alors possibles, augmentant les chances de rester dans une « bulle ». Lors de l’inspiration, on demeurera conscient de bien abaisser le diaphragme (question de pousser dans le « dos » de l’utérus), et lors de l’expiration, on se servira doucement des abdominaux pour essayer de pousser bébé vers le périnée, un peu comme si on essayait de vider un tube dentifrice. Le périnée doit évidemment demeurer détendu tout le long de la manœuvre. Plusieurs vont évoquer l’image du bassin et du périnée tel une fleur dont on laisse les pétales éclore et ouvrir. Si l’image vous parle, great ! Et ça, ce n’est pas facile pour tout le monde, surtout si c’est la première fois qu’on accouche. C’est un peu comme imaginer le vagin comme une « chaussette », et cette « chaussette », on essaie de la virer à l’envers. Ou encore comme de pousser pour aller à la selle, mais sur l’expiration. D’ailleurs, le moment d’aller à la selle peut être un bon moment pour visualiser et pratiquer doucement cette technique.
Mais ce qui est fabuleux, c’est quand on a eu l’occasion d’explorer le tout avant même d’être en travail : pratiquer vos positions et techniques de soulagement, les mouvements sur ballon, les mouvements de bassin, les squats, les vocalises, la respiration, les diverses positions et techniques de poussée. Diminuez le facteur inconnu en faisant déjà reconnaitre à votre cerveau les patrons moteurs nécessaires pour respirer, vocaliser et bouger en squat. Ou respirer, vocaliser et faire des cercles de bassin sur le ballon. Ou bien d’être à quatre pattes, de respirer et pratiquer la poussée physiologique. Ou encore… bon vous comprenez ce que je veux dire. Vaut mieux se sentir un peu ridicule pendant 2-3 semaines à pratiquer une dizaine de minutes par jour toute seule dans son salon que de se sentir dépourvu par tous ces choix le moment venu alors que l’on peut facilement se sentir hyper vulnérable.
Et aussi, tant qu’à pratiquer d’avance, pourquoi pas y ajouter les étirements du périnée. On commence à avoir un peu d’évidences scientifiques qu’étirer régulièrement le périnée (lire ici tous les jours ou presque) dans les trois semaines précédant l’accouchement réduirait d’environ 30 % les risques de déchirures sévères, la durée de la poussée et les besoins d’utiliser des instruments tels les forceps ou la ventouse. La façon la plus simple de s’étirer, c’est d’insérer l’entièreté du pouce à l’intérieur du vagin, pulpe vers le bas (vers les fesses). Ensuite, on fait des pressions dans la moitié inférieure du vagin qu’on maintien quelques instants. Vers la gauche, en diagonal vers la gauche et le bas, directement vers le bas, puis en diagonale vers la droite et le bas et finalement vers la droite. Les étirements doivent durés minimalement cinq minutes. Aussi, une hydratation adéquate et suffisante réduirait aussi les risques de déchirures sévères. Or, une hydratation suffisante, ça se planifie d’avance. Eh oui ! C’est d’être bien hydraté dans les 48 à 72 heures qui précèdent le travail qui compte. Le soluté installé à l’hôpital (si vous acceptez) ne sera pas suffisant pour cela, il arrive trop tard.
Et si jamais le processus s’enraille un peu et que l’on doit rapidement trouver un plan B, vous saurez alors que vous y aurez mis au maximum du vôtre et les chances sont que la rancœur ne fasse pas partie des émotions que vous ferons vivre le souvenir de votre césarienne, de l’utilisation des forceps ou de la ventouse. Vous aurez alors moins l’impression de « subir » un acte inconnu, mais plutôt réfléchi et soigneusement choisi selon le contexte. Parce que rien ne devrait entacher ce joyeux moment.
Je suis bien d’accord avec l’adage qui dit que savoir, c’est pouvoir. Restez à l’affût, une préparation à l’accouchement pour se sentir plus « connaissante » et donc moins vulnérable bientôt disponible chez une physiothérapeute près de chez vous !

01 septembre 2019

En rééducation périnéale et pelvienne, lorsqu’il est question d’une clientèle de femmes post-natales, on en vient souvent à parler de portage. Et avec raison, puisque mal pratiqué, plusieurs symptômes peuvent apparaître ou être exacerbé par cette pratique. Les symptômes les plus communs ? Les fuites urinaires, les inconforts, les pressions et lourdeurs vulvo-vaginales ainsi que les douleurs au périnée. Les femmes vivent régulièrement ces inconvénients (peut-être est-ce votre cas ?) et me demandent souvent mon avis. Instinctivement, elles vont me demander si c’est mauvais pour leur « condition » de faire du portage. Devraient-elles (devriez-vous) arrêter ? Ma réponse ? Pas nécessairement. Ça dépend. Mais de quoi ? Certaines vont penser que c’est le type de porte-bébé utilisé. Et je leur dis qu’elles ont peut-être raison, en partie. Mais la posture adoptée joue aussi un gros rôle dans un portage que l’on souhaite sécuritaire pour la santé lombo-pelvienne.
De nombreuses fois on m’a demandé ce que je suggérais comme type de porte-bébé. « Mais toi là, qu’est-ce que tu préfères ? » J’ai bien une préférence personnelle, mais elle est dictée par le confort de mon corps. Alors, non, je n’ai pas de préférence à « conseiller ». À plusieurs reprises, je me suis fait tendre un porte-bébé avec la fameuse question : « est-ce que celui-là est correct ? ». Ben, peut-être, mais pour le savoir, faut l’essayer ! Alors le type de porte-bébé (prémoulé vs écharpe), peu importe tant qu’il est confortable pour le porteur et bébé et qu’il permet de bien répartir uniformément la charge aux épaules, au dos et au bassin. Évitez que la charge ne soit portée par les tissus mous de l’abdomen. N’écrasez pas la « balloune » abdominale en plein milieu, elle risquerait de « poper » en chou-fleur au périnée… En ce sens, la bande de support inférieure devrait descendre assez bas pour se placer sur les os du bassin de chaque côté et non pas uniquement sur le ventre. Le porte-bébé doit aussi vous permettre de maintenir une posture adéquate. Voilà donc mes critères pour le choix du porte-bébé. Essayez le porte-bébé (avec un bébé dedans !) avant de l’acheter, je trouve ça plutôt utile !
Ben, peut-être, mais pour le savoir, faut l’essayer ! Alors le type de porte-bébé (prémoulé vs écharpe), peu importe tant qu’il est confortable pour le porteur et bébé et qu’il permet de bien répartir uniformément la charge aux épaules, au dos et au bassin. Évitez que la charge ne soit portée par les tissus mous de l’abdomen. N’écrasez pas la « balloune » abdominale en plein milieu, elle risquerait de « poper » en chou-fleur au périnée… En ce sens, la bande de support inférieure devrait descendre assez bas pour se placer sur les os du bassin de chaque côté et non pas uniquement sur le ventre. Le porte-bébé doit aussi vous permettre de maintenir une posture adéquate. Voilà donc mes critères pour le choix du porte-bébé. Essayez le porte-bébé (avec un bébé dedans !) avant de l’acheter, je trouve ça plutôt utile !
Ensuite, mes critères quant à la sécurité lombo-pelvienne viennent plutôt de l’endurance physique de la porteuse (porteur aussi, ça va sans dire !). Cette endurance physique m’intéresse souvent bien plus que le type de porte-bébé. Eh oui, la réussite du portage repose sur votre capacité physique à maintenir une bonne posture tout au long du portage. L’outil de portage en lui-même ne vous aidera pas tant dans ce sens…
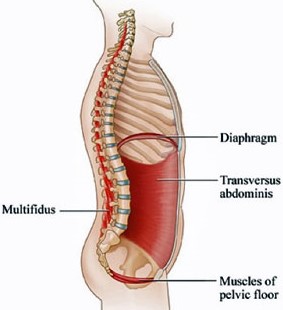
Une bonne posture maintient un bon alignement des parois de la « canne de conserve », ce qui facilite la régulation de la pression intra-abdominale et la coordination des muscles stabilisateurs entre eux. Si cette dernière phrase résonne un peu flou dans votre tête, je vous encourage grandement à lire mon article sur la posture : la posture ; la clé contre tous les maux ? Or, porter un bébé, c’est ajouter du poids sur notre corps. Si la posture est mauvaise, la mauvaise gestion de cette pression additionnelle peut avoir des répercussions fâcheuses sur le périnée…
Garder son alignement en posture, cela veut dire tenter de ressembler à la femme de droite dans l’image ci-haut. On ne veut pas ressembler à celle de gauche (défaut généralement vue avec le portage dans le dos), ni à celle du centre (posture adoptée avec le portage ventral).
Pour vous illustrer concrètement le tout, je me suis adonner à une séance photo avec mon p’tit dernier du haut de ses trois ans et demi… Je vous mets au défi de trouver les deux postures adéquates et les deux inadéquates ! (J’espère sincèrement que tout le monde saura trouver ! J’ai quand même mis ça facile avec les lignes et tout, non ?)
Alors, allez-y, portez ! Mais arrêtez lorsque vous sentez que vous n’arrivez plus à maintenir un bon alignement. On espère idéalement que ce sera avant que des symptômes ne se manifestent ! N’hésitez pas à passer le flambeau, que ce soit à une autre personne qui poursuit le portage ou bien à la poussette ! Il est important de respecter au mieux possible vos limites actuelles. Porter régulièrement en gardant votre alignement en tête vous permet d’augmenter votre endurance.
Restez à l’affût, la bonne posture à la rescousse de votre santé lombo-pelvienne et ce, peu importe le poids que vous trimbalez sur vos épaules, bientôt disponible chez une physiothérapeute près de chez vous !

01 mai 2019

Quoi ? Ai-je vraiment l’intention de vous entretenir sur les excréments ? Et comment ! Vous n’imaginez pas le nombre de questions qu’il est possible de poser en rapport avec la défécation… Et la quantité d’informations que cela m’apporte pour mieux comprendre la situation et donc aider ma clientèle. Oui, oui, en rééducation périnéale et pelvienne, on parle caca (et ça, ça en met plusieurs plutôt mal à l’aise !). Disons qu’avec le métier que je fais et l’environnement familial que j’ai (deux enfants d’âge préscolaire) j’ai de quoi être désensibiliser sur le sujet. Il m’arrive parfois d’oublier la gêne que cette discussion peut amener.
J’écris donc avec l’intention de vous expliquer toute la pertinence de cette discussion dans mon bureau ; vous démontrer toute la pertinence de vouloir réguler au mieux votre transit digestif. Premier point percutant : la constipation est, après une grossesse et son accouchement, le 2e enjeu pouvant nuire le plus au périnée. Donc si vous voulez que celui-ci aille mieux (ce qui est en général l’objectif quand vous consulter en rééducation périnéale et pelvienne), il faut s’assurer d’éliminer au maximum la constipation. Comment ? De plusieurs façons. Plongeons ensemble.
Commençons par une question simple ; qu’essé que c’est, du caca ? Une matière semi-solide, pour commencer. Quelques-uns ajouterons que c’est un déchet du corps. C’est une bonne base, mais c’est beaucoup plus que ça. Les selles sont majoritairement composées d’eau (en moyenne 75 à 85%, disons 80% pour un chiffre rond) et de déchets de l’organisme (le 15-25% restant, arrondissons aussi à 20%) tels des résidus alimentaires, des fibres, des bactéries, des cellules épithéliales mortes de notre intestin, etc. Et ne vous trompez pas, il est important de maintenir ces proportions. Mais visuellement, ça ressemble à quoi ? Voici donc l’échelle Bistrol (oui, oui ! Une échelle pour évaluer la « densité » de vos selles !). La perfection ? Le type 4, définitivement. On cherche une belle consistance style dentifrice. Cette consistance facilitera le travail du transit intestinal. Le transit intestinal ce fait grâce à de petits muscles le long du tuyau des intestins. C’est facile faire sortir de la pâte à dent du tube en appuyant doucement sur celui-ci, non ? Same thing dans votre bedon.

Mais pourquoi si peu de déchet et autant d’eau ? Si le corps en a décidé ainsi (une fichtrement belle machine, le corps humain, soit-dit en passant !), c’est qu’il doit y avoir une bonne raison. Prenons le cas d’une personne déshydratée. Chez cette personne « desséchée », le corps réabsorbera plus d’eau provenant des intestins pour assurer les autres fonctions du corps nécessitant de l’eau (volume sanguin, sueur, salive, urine, muqueuses des yeux, du nez, des organes génitaux, etc).  Il restera malgré tout le même volume de déchets à éliminer… En d’autres mots, la selle sera plus dense, plus solide. On montera facilement dans l’échelle de Bistrol ci-haut. Et ça, c’est problématique. Parce que c’est un terrain hyper favorable au développement de la constipation. Juste pour voir, remplacez la pâte à dent dans le tube par de la pâte à modeler trop sèche… ou pire, par des billes. Et pesez ensuite un peu sur le fond du tube. Ça sort facilement ? I don’t think so. Avant de faire avancer le tout et d’en arriver au bout (plus de 6 m d’intestin grêle et 1,5 m de côlon ! Un fichu long tube dentifrice que je vous dis !), on peut accumuler du retard. Eh hop ! on saute une journée ou deux d’évacuation ! Mais ça entraîne un cercle vicieux, car plus les selles passent de temps dans l’intestin, plus le corps a la possibilité de réabsorber de l’eau… Et les selles deviennent plus dures. En devenant plus dures, elles sont plus difficiles à faire cheminer… Et elles restent plus longtemps dans le système digestif. Et… ok, je pense que vous avez compris.
Il restera malgré tout le même volume de déchets à éliminer… En d’autres mots, la selle sera plus dense, plus solide. On montera facilement dans l’échelle de Bistrol ci-haut. Et ça, c’est problématique. Parce que c’est un terrain hyper favorable au développement de la constipation. Juste pour voir, remplacez la pâte à dent dans le tube par de la pâte à modeler trop sèche… ou pire, par des billes. Et pesez ensuite un peu sur le fond du tube. Ça sort facilement ? I don’t think so. Avant de faire avancer le tout et d’en arriver au bout (plus de 6 m d’intestin grêle et 1,5 m de côlon ! Un fichu long tube dentifrice que je vous dis !), on peut accumuler du retard. Eh hop ! on saute une journée ou deux d’évacuation ! Mais ça entraîne un cercle vicieux, car plus les selles passent de temps dans l’intestin, plus le corps a la possibilité de réabsorber de l’eau… Et les selles deviennent plus dures. En devenant plus dures, elles sont plus difficiles à faire cheminer… Et elles restent plus longtemps dans le système digestif. Et… ok, je pense que vous avez compris.
 Alors, pour se sauver tout ce trouble, une bonne hydratation est primordiale. On parle de quoi par bonne hydratation ? Généralement de 1,5 à 2 litres de liquide pour une femme et de 2,5 à 3 litres pour un homme. Enceinte ou allaitante ? Allez-y avec un litre de plus, soit la quantité recommandée pour un homme. C’est que bébé vous siphonne aussi, voyez-vous ?
Alors, pour se sauver tout ce trouble, une bonne hydratation est primordiale. On parle de quoi par bonne hydratation ? Généralement de 1,5 à 2 litres de liquide pour une femme et de 2,5 à 3 litres pour un homme. Enceinte ou allaitante ? Allez-y avec un litre de plus, soit la quantité recommandée pour un homme. C’est que bébé vous siphonne aussi, voyez-vous ?
Mais l’hydratation n’est pas suffisante. Il faut aussi avoir un bel horaire régulier dégageant du temps pour évacuer. Il est possible de réguler le système digestif dans le temps. Et le moment le plus propice ? Le matin après l’ingestion du déjeuner. En fait, 20 à 30 minutes après celui-ci, pour être plus précis. Pourquoi donc, vous demandez-vous ? Eh bien, le système digestif est une belle machine en partie gérée par des réflexes neuronaux. Explication : vous passez la nuit à jeun (en général, du moins), l’estomac est donc vide au réveil. En mangeant, vous le remplissez (bin quin !). Il passe alors de vide à plein. L’étirement de l’estomac activera un réflexe gastro-intestinal (estomac-intestin) qui part le péristaltisme (contraction des muscles sur les intestins qui fait avancer les excréments). C’est comme si le corps disait : « Du nouveau stock est livré ! On évacue le vieux pour faire de la place ! ». Le péristaltisme prend environ 20 à 30 minutes pour qu’un mouvement de masse ait lieu (les selles se déversent dans l’ampoule rectale). À partir de ce moment, il reste en général maximalement 10 minutes pour se rendre à la toilette et bénéficier du péristaltisme qui va aider à « pousser » les selles à l’extérieur. Après ? Bye bye le péristaltisme. Faudra vous arranger tout seul pour évacuer. Et probablement pousser. Pauvre périnée !
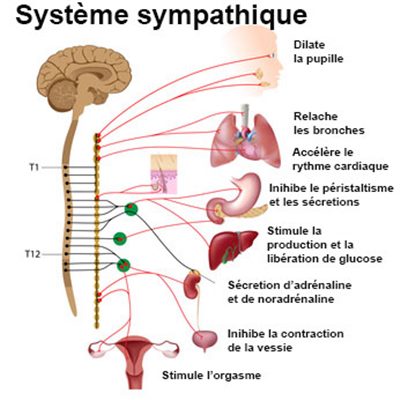
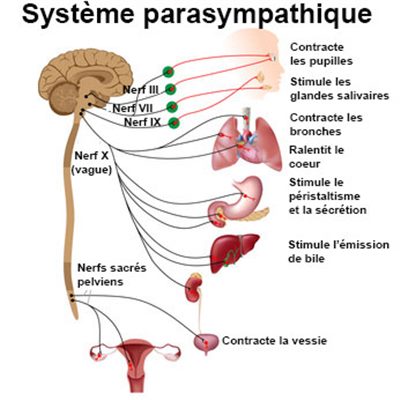 Par contre, pour que ce beau réflexe fonctionne à son plein potentiel, il faut être dans un état « disposé » parasympathique. Hum, est-ce que vous vous rappeler votre cours de biologie du secondaire ? On y aborde le système nerveux central (celui qu’on contrôle) et le système nerveux autonomique (celui qu’on ne contrôle pas, ex : pupille dilatée dans le noir, sueur quand il fait chaud, ce genre de choses). Ce système nerveux se divise en deux : le système neveux sympathique et le système nerveux parasympathique. Le sympathique ne l’est pas tant que ça, en fait. C’est le système de réponse au stress ; la réponse « fight or fligh », se battre ou se sauver face au danger. Ça amène des réponses hormonales et physiologiques pour que le sang se distribue plus vers nos muscles, notre cœur, nos poumons pour suppléer nos muscles dans quelque chose qui risque fort d’être cardio. Pas le temps d’envoyer du sang vers les viscères et digérer quand on se sauve du loup, non ? Vous aurez donc compris que la digestion est plutôt régulée par l’autre système, le parasympathique. Quand un « parle fort », l’autre « se tait ». Ainsi, si on est dans la réponse sympathique (aka le stress), ça cognera moins fort (ou pas du tout) à la sortie. Alors, où êtes-vous 20 à 30 minutes après votre déjeuner ? (Ou même, déjeunez-vous ?) Êtes-vous de ceux pris dans un bouchon de circulation ou le métro bondé ? Ou bien déjà au bureau ? Ou encore à la course vers la garderie et l’école ? Êtes-vous perpétuellement chassé par un prédateur imaginaire (la fameuse aiguille de l’horloge qui tourne) ? Parce qu’on a pas les mêmes stresseurs et prédateurs qu’avant, mais la réponse physiologique, elle, est la même.
Par contre, pour que ce beau réflexe fonctionne à son plein potentiel, il faut être dans un état « disposé » parasympathique. Hum, est-ce que vous vous rappeler votre cours de biologie du secondaire ? On y aborde le système nerveux central (celui qu’on contrôle) et le système nerveux autonomique (celui qu’on ne contrôle pas, ex : pupille dilatée dans le noir, sueur quand il fait chaud, ce genre de choses). Ce système nerveux se divise en deux : le système neveux sympathique et le système nerveux parasympathique. Le sympathique ne l’est pas tant que ça, en fait. C’est le système de réponse au stress ; la réponse « fight or fligh », se battre ou se sauver face au danger. Ça amène des réponses hormonales et physiologiques pour que le sang se distribue plus vers nos muscles, notre cœur, nos poumons pour suppléer nos muscles dans quelque chose qui risque fort d’être cardio. Pas le temps d’envoyer du sang vers les viscères et digérer quand on se sauve du loup, non ? Vous aurez donc compris que la digestion est plutôt régulée par l’autre système, le parasympathique. Quand un « parle fort », l’autre « se tait ». Ainsi, si on est dans la réponse sympathique (aka le stress), ça cognera moins fort (ou pas du tout) à la sortie. Alors, où êtes-vous 20 à 30 minutes après votre déjeuner ? (Ou même, déjeunez-vous ?) Êtes-vous de ceux pris dans un bouchon de circulation ou le métro bondé ? Ou bien déjà au bureau ? Ou encore à la course vers la garderie et l’école ? Êtes-vous perpétuellement chassé par un prédateur imaginaire (la fameuse aiguille de l’horloge qui tourne) ? Parce qu’on a pas les mêmes stresseurs et prédateurs qu’avant, mais la réponse physiologique, elle, est la même.
Si on récapitule, pour éviter la constipation, on boit adéquatement. On déjeune aussi à heures relativement fixent et on s’assure d’avoir accès à une toilette 20 à 30 minutes après. On essaie de rester zen durant cette période…
 Finalement, pour limiter l’impact sur votre périnée, la position adoptée à la selle peut aussi être importante à corriger. Un tabouret sous les pieds, c’est pas mal un must. C’est que, voyez-vous, il y a un angle entre la fin du côlon et le début du rectum. Le fait de positionner les genoux plus haut que les hanches attenu cet angle. Cela forme un « toboggan » sur laquelle les selles « glissent » plus facilement et l’évacuation est alors plus aisée.
Finalement, pour limiter l’impact sur votre périnée, la position adoptée à la selle peut aussi être importante à corriger. Un tabouret sous les pieds, c’est pas mal un must. C’est que, voyez-vous, il y a un angle entre la fin du côlon et le début du rectum. Le fait de positionner les genoux plus haut que les hanches attenu cet angle. Cela forme un « toboggan » sur laquelle les selles « glissent » plus facilement et l’évacuation est alors plus aisée.
Vous êtes ballonné ? Vous éliminez peu pas régulièrement ou de façon très espacé ? L’évacuation est difficile ? Ou bien segmentée ? Ou les deux ? Restez à l’affût, la restauration de votre usine à « dentifrice » bientôt disponible chez une physiothérapeute près de chez vous !

01 avril 2019

 Ce mois-ci, tel que promis, c’est au tour des femmes ! Mais avant, merci énormément à celles qui auront guidé les hommes de leur entourage vers mon dernier article. Savoir, c’est pouvoir. Savoir ce qui ne va pas, c’est un pas vers pouvoir s’en débarrasser. Alors merci d’avoir potentiellement aider tous ces hommes. Je vous ai demandé cette fois-ci d’être patiente mais j’espère que ça en voudra la peine. Parce qu’on estime que 12 à 20% des femmes ont mal à leur sexe. Et là commence un peu de copier-coller. Car, lorsqu’il s’agit de douleur au sexe, l’homme ou la femme, ça ne fait pas tant de différence. Parce que vous aussi, vous vous sentez littéralement seules dans votre situation et pourtant vous êtes bien nombreuses à me consulter. Tout un paradoxe celui-là que d’avoir une multitude de femmes à souffrir seules et en silences de la même dysfonction. Et c’est là que ça commence pour vrai la MÊME lueur d’espoir que dans mon texte miroir du mois passé. (See ? Comme je disais plus tôt, homme ou femme, no big difference). Il s’agit aussi d’une DYSFONCTION. Pas une maladie. Votre utérus ? Vos ovaires ? Sont « just fine ». Votre vessie ? « Same thing ». Pis ben non, bien souvent, il n’y a pas d’infection. Pas de vaginite, pas d’infection urinaire, pas d’ITSS (infection transmise sexuellement ou par le sang - anciennement connues sous MTS). Ben quin, les antibios ou antifongiques (aka canestin, monesta et compagnies) « just in case » n’ont rien donné ; il n’y a pas d’infection à traiter ! Vous m’arrivez bien trop souvent mal en point dans votre corps et dans votre tête. Dans votre corps parce que vous souffrez. Et que le gynéco (si vous arrivez à en voir un) soit ne vous prend pas tellement au sérieux, soit ne sait pas quoi vous suggérez pour régler le problème. Et non, prendre un verre de vin pis relaxer, ce n’est pas un « traitement » valable. Imaginez ! Ça se dit encore de nos jours dans les bureaux de médecin ! Votre sexe a été sans contredit malmené. Des PAP-test avec le spéculum pas très friendly pour un vagin douloureux… Des échantillons d’urine, de sécrétions vaginales et peut-être de selles. Des biopsies de la vulve ou du col de l’utérus. Des échographies, Scan ou IRM. Votre tête est mal en point : test après test, le drame ce n’est pas qu’on trouve quelque chose de grave, c’est qu’on ne trouve rien ! Tout est normal ! Antibio : peut-être une légère amélioration ? ou pas. En tout cas, ça ne dure pas. Et s’il y a eu soulagement, on peut fort probablement pointer du doigt l’effet placebo. Des médicaments pour la vessie, des hormones, des anti-dépresseurs… Même résultat décevant.
Ce mois-ci, tel que promis, c’est au tour des femmes ! Mais avant, merci énormément à celles qui auront guidé les hommes de leur entourage vers mon dernier article. Savoir, c’est pouvoir. Savoir ce qui ne va pas, c’est un pas vers pouvoir s’en débarrasser. Alors merci d’avoir potentiellement aider tous ces hommes. Je vous ai demandé cette fois-ci d’être patiente mais j’espère que ça en voudra la peine. Parce qu’on estime que 12 à 20% des femmes ont mal à leur sexe. Et là commence un peu de copier-coller. Car, lorsqu’il s’agit de douleur au sexe, l’homme ou la femme, ça ne fait pas tant de différence. Parce que vous aussi, vous vous sentez littéralement seules dans votre situation et pourtant vous êtes bien nombreuses à me consulter. Tout un paradoxe celui-là que d’avoir une multitude de femmes à souffrir seules et en silences de la même dysfonction. Et c’est là que ça commence pour vrai la MÊME lueur d’espoir que dans mon texte miroir du mois passé. (See ? Comme je disais plus tôt, homme ou femme, no big difference). Il s’agit aussi d’une DYSFONCTION. Pas une maladie. Votre utérus ? Vos ovaires ? Sont « just fine ». Votre vessie ? « Same thing ». Pis ben non, bien souvent, il n’y a pas d’infection. Pas de vaginite, pas d’infection urinaire, pas d’ITSS (infection transmise sexuellement ou par le sang - anciennement connues sous MTS). Ben quin, les antibios ou antifongiques (aka canestin, monesta et compagnies) « just in case » n’ont rien donné ; il n’y a pas d’infection à traiter ! Vous m’arrivez bien trop souvent mal en point dans votre corps et dans votre tête. Dans votre corps parce que vous souffrez. Et que le gynéco (si vous arrivez à en voir un) soit ne vous prend pas tellement au sérieux, soit ne sait pas quoi vous suggérez pour régler le problème. Et non, prendre un verre de vin pis relaxer, ce n’est pas un « traitement » valable. Imaginez ! Ça se dit encore de nos jours dans les bureaux de médecin ! Votre sexe a été sans contredit malmené. Des PAP-test avec le spéculum pas très friendly pour un vagin douloureux… Des échantillons d’urine, de sécrétions vaginales et peut-être de selles. Des biopsies de la vulve ou du col de l’utérus. Des échographies, Scan ou IRM. Votre tête est mal en point : test après test, le drame ce n’est pas qu’on trouve quelque chose de grave, c’est qu’on ne trouve rien ! Tout est normal ! Antibio : peut-être une légère amélioration ? ou pas. En tout cas, ça ne dure pas. Et s’il y a eu soulagement, on peut fort probablement pointer du doigt l’effet placebo. Des médicaments pour la vessie, des hormones, des anti-dépresseurs… Même résultat décevant.
Tout est beau, tout est normal. Mais la douleur, elle, est toujours là… Votre tête souffre de ne rien trouver d’anormal dans votre corps douloureux. C’est là que je réitère : il s’agit d’une dysfonction. Mais que veut dire « dysfonction » ? Bon, ce bout-là, faudra allez revoir mon dernier texte si vous souhaitez vous rafraîchir la mémoire, parce que c’est franchement PAREIL. Bon, à part qu’on ajoute un organe dans les organes à soutenir (l’utérus) et un orifice de plus dans le périnée (le vagin). Faque on parle de la même difficulté à coordonner tous ses rôles (support des organes, maintien de la continence, sexualité, stabilisation du bassin et du bas du dos). Il a de la difficulté à coordonner tous ses rôles ensembles. Les muscles ne savent plus quand contracter, ne savent plus quand relâcher. Plus tellement un scoop (car déjà révélé dans l’article d’avant) :  la majorité des douleurs périnéales (aka dans la région du périnée) proviennent de muscles hypertoniques (aka trop tendu, contracté en permanence, manquant de souplesse, etc). Et c’est là que ça fait mal. Mais pourquoi ça fait mal ? Démonstration : serrez fortement votre main pour en faire un poing. Et gardez serré. Une minute. Deux minutes. Cinq minutes. Commencez-vous à sentir ce que je veux dire ? Ben imaginez maintenant vos muscles du périnée contractés … all day long … all day … all day long !
la majorité des douleurs périnéales (aka dans la région du périnée) proviennent de muscles hypertoniques (aka trop tendu, contracté en permanence, manquant de souplesse, etc). Et c’est là que ça fait mal. Mais pourquoi ça fait mal ? Démonstration : serrez fortement votre main pour en faire un poing. Et gardez serré. Une minute. Deux minutes. Cinq minutes. Commencez-vous à sentir ce que je veux dire ? Ben imaginez maintenant vos muscles du périnée contractés … all day long … all day … all day long !
Ce qui est un peu différent chez la femme, c’est que les douleurs surviennent plus fréquemment dans un contexte de relations sexuelles. On appelle dyspareunie cette douleur présente lors des relations sexuelles. Il y a quand même une certaine logique à ce que cela soit plus fréquent chez la femme que l’homme. Les besoins d’élasticité, de détente et de souplesse du périnée féminin sont nettement plus grands pour permettre l’acte sexuel tel qu’on le conçoit généralement (aka pénétration vaginale) que pour l’homme (qui n’a généralement pas besoin de détendre un orifice pour accommoder une pénétration).
 Chez la femme, les dysfonctions douloureuses du périnée peuvent se présenter sous plusieurs déclinaisons, mais la sensation d’une déchirure à l’entrée vaginale, d’une brûlure, d’un obstacle, d’un mur à franchir, de fendre en deux … Ça revient très régulièrement comme témoignage. L’élément commun ici, c’est le site de douleur qui, dans une majorité des cas, se situe à la base de l’entrée vaginale. Cette zone est nommée vestibule. Une douleur à cette région est donc appelée vestibulodynie. Mais d’autres zones peuvent aussi être douloureuses : le clitoris ? Clitoridynie. La vulve de façon plus générale ? Vulvodynie. Le coccyx ? Coccydynie. La douleur peut irradier vers l’aine, le bas ventre, plus profondément dans le vagin, le coccyx, les fesses… Bref, c’est loin d’être drôle ce qui se passe dans vos slips à vous aussi.
Chez la femme, les dysfonctions douloureuses du périnée peuvent se présenter sous plusieurs déclinaisons, mais la sensation d’une déchirure à l’entrée vaginale, d’une brûlure, d’un obstacle, d’un mur à franchir, de fendre en deux … Ça revient très régulièrement comme témoignage. L’élément commun ici, c’est le site de douleur qui, dans une majorité des cas, se situe à la base de l’entrée vaginale. Cette zone est nommée vestibule. Une douleur à cette région est donc appelée vestibulodynie. Mais d’autres zones peuvent aussi être douloureuses : le clitoris ? Clitoridynie. La vulve de façon plus générale ? Vulvodynie. Le coccyx ? Coccydynie. La douleur peut irradier vers l’aine, le bas ventre, plus profondément dans le vagin, le coccyx, les fesses… Bref, c’est loin d’être drôle ce qui se passe dans vos slips à vous aussi.
Mais les douleurs ne surviennent pas nécessairement lors des relations sexuelles ou exclusivement lors de celles-ci. Uriner, aller à la selle, être assise, être debout, faire du vélo ou tout autre sport, marcher… Bref, toutes les raisons peuvent être bonne pour provoquer de la douleur.
Les premiers pas de la guérison seront de retrouver le contrôle volontaire de la musculature du plancher pelvien. Apprendre à détendre ou contracter avec dextérité (comme vous savez le faire avec votre poing, parce que rendu ici dans votre lecture, j’espère que vous l’aurez relâché !). Étirer, assouplir, détendre mais aussi contracter, renforcer. Viendra ensuite (ou simultanément, c’est selon) l’exploration. Explorer les rôles du périnée pour comprendre où et comment il a perdu sa coordination. Dans son rôle de soutien aux organes ? De continence ? De stockage et/ou d’évacuation ? Dans son rôle sexuel ? Dans celui de stabilisation du bassin et du bas du dos ? Peut-être trouverons-nous de mauvaises habitudes qui précipitent le plancher pelvien vers une dysfonction.  Peut-être trouverons-nous des collaborateurs trop peu actifs dans le rôle de stabilité du dos et du bassin, balayant l’excédent de boulot au plancher pelvien… Peut-être devient-il crispé de part cette surcharge. Peut-être trouverons-nous d’anciennes blessures qui auront laissé des cicatrices, un manque de souplesse ou de mobilité dans les structures (nerfs, ligaments, etc) ou dans les articulations. Et c’est exactement mon boulot en tant que physiothérapeute en rééducation périnéale et pelvienne ; analyser l’ensemble des données et facteurs pour voir où se situe la source du problème et vous aidez à vous en débarrasser une bonne fois pour toute et ainsi ramener l’harmonie dans votre périnée.
Peut-être trouverons-nous des collaborateurs trop peu actifs dans le rôle de stabilité du dos et du bassin, balayant l’excédent de boulot au plancher pelvien… Peut-être devient-il crispé de part cette surcharge. Peut-être trouverons-nous d’anciennes blessures qui auront laissé des cicatrices, un manque de souplesse ou de mobilité dans les structures (nerfs, ligaments, etc) ou dans les articulations. Et c’est exactement mon boulot en tant que physiothérapeute en rééducation périnéale et pelvienne ; analyser l’ensemble des données et facteurs pour voir où se situe la source du problème et vous aidez à vous en débarrasser une bonne fois pour toute et ainsi ramener l’harmonie dans votre périnée.
Vous serez d’accord avec moi qu’un parcours à obstacles est beaucoup plus amusant lors d’un rallye défi sportif plutôt que dans votre culotte. Restez à l’affût, un périnée sans escarpements bientôt disponible chez une physiothérapeute près de chez vous !


 la « carte géographique » et une bonne part de tous les « détours » que l’accouchement peut nous offrir. Donner naissance ressemble rarement à un long fleuve tranquille. Il y a souvent des passages avec remous. Vaut mieux s’outiller pour affronter les rapides et les fonds rocheux, ça pourrait être rock and roll. Faudra peut-être aussi pratiquer à manœuvrer un brise-glace pour se sortir des impasses. Penser se laisser « pousser par le vent » en fermant aveuglément les yeux me semble un brin hasardeux. Attention aussi à la planification ; c’est qu’on ne sait pas quel cours d’eau on s’apprête à dévaler ; se préparer pour le ruisseau X et se retrouver dans la cascade Z peut s’avérer un brin déstabilisant.
la « carte géographique » et une bonne part de tous les « détours » que l’accouchement peut nous offrir. Donner naissance ressemble rarement à un long fleuve tranquille. Il y a souvent des passages avec remous. Vaut mieux s’outiller pour affronter les rapides et les fonds rocheux, ça pourrait être rock and roll. Faudra peut-être aussi pratiquer à manœuvrer un brise-glace pour se sortir des impasses. Penser se laisser « pousser par le vent » en fermant aveuglément les yeux me semble un brin hasardeux. Attention aussi à la planification ; c’est qu’on ne sait pas quel cours d’eau on s’apprête à dévaler ; se préparer pour le ruisseau X et se retrouver dans la cascade Z peut s’avérer un brin déstabilisant.  Aussi, s’avoir ramer et charrier à bras son canot pourrait bien vous sauver la mise ; question de s’éviter l’arrière-goût d’amertume, la désolation et les « si j’avais su » qu’on retrouve trop souvent dans les histoires de premiers accouchements. * Me connaissant, je ne serai pas capable de m’abstenir de vous fournir mes propres moments révélateurs. Je vous partagerai donc mes propres perles de soulagement découvertes en direct de mes accouchements.
Aussi, s’avoir ramer et charrier à bras son canot pourrait bien vous sauver la mise ; question de s’éviter l’arrière-goût d’amertume, la désolation et les « si j’avais su » qu’on retrouve trop souvent dans les histoires de premiers accouchements. * Me connaissant, je ne serai pas capable de m’abstenir de vous fournir mes propres moments révélateurs. Je vous partagerai donc mes propres perles de soulagement découvertes en direct de mes accouchements. Maintenant, j’ai envie de vous parler de bâillement. Êtes-vous capable de vous faire bailler sur commande ? Allez-y, essayez maintenant. Si ce n’est pas le cas, je vous encourage à pratiquer cet art de bailler à la demande. Pourquoi ? Si vous avez réussi à vous faire bailler volontairement, félicitations. Refaites à nouveau, mais cette fois-ci, soyez attentive sur l’impact du bâillement sur votre périnée. Avez-vous ressenti cette douce pression, sa relaxation ? Et vous, comment vous sentez-vous après deux bâillement ? Plus relaxe, non ? Deux choses à choyer durant un accouchement. Utiliser le bâillement entre deux contractions particulièrement violentes vous permettra de ramener de la détente à votre périnée et aussi d’apaiser votre système nerveux, de retrouver une certaine « zénitude ».
Maintenant, j’ai envie de vous parler de bâillement. Êtes-vous capable de vous faire bailler sur commande ? Allez-y, essayez maintenant. Si ce n’est pas le cas, je vous encourage à pratiquer cet art de bailler à la demande. Pourquoi ? Si vous avez réussi à vous faire bailler volontairement, félicitations. Refaites à nouveau, mais cette fois-ci, soyez attentive sur l’impact du bâillement sur votre périnée. Avez-vous ressenti cette douce pression, sa relaxation ? Et vous, comment vous sentez-vous après deux bâillement ? Plus relaxe, non ? Deux choses à choyer durant un accouchement. Utiliser le bâillement entre deux contractions particulièrement violentes vous permettra de ramener de la détente à votre périnée et aussi d’apaiser votre système nerveux, de retrouver une certaine « zénitude ». les squats en se suspendant avec les bras (autour du cou de son accompagnant(e), au pied du lit, après la poignée de la porte de chambre, après les extrémités d’un drap accroché à un crochet en hauteur, etc.) sont les moyens les plus faciles à mettre en place. Faire des mouvements du bassin dans le bas de notre squat (cercles, bascule avant-arrière ou côté-côté) aide à mieux gérer la douleur, à mobiliser le bassin et ainsi que le bébé sur le col. Un travail plus efficace et plus court avec une perception de douleur plus basse ? Oh que oui ! Par contre, dans certains travails, la douleur peut être nettement accentué en position debout (ce fût mon cas !). Il était pour moi hors de question de passer du temps debout.
les squats en se suspendant avec les bras (autour du cou de son accompagnant(e), au pied du lit, après la poignée de la porte de chambre, après les extrémités d’un drap accroché à un crochet en hauteur, etc.) sont les moyens les plus faciles à mettre en place. Faire des mouvements du bassin dans le bas de notre squat (cercles, bascule avant-arrière ou côté-côté) aide à mieux gérer la douleur, à mobiliser le bassin et ainsi que le bébé sur le col. Un travail plus efficace et plus court avec une perception de douleur plus basse ? Oh que oui ! Par contre, dans certains travails, la douleur peut être nettement accentué en position debout (ce fût mon cas !). Il était pour moi hors de question de passer du temps debout.  Le ballon d’exercice fût donc mon grand ami pendant plusieurs heures. J’allais bon train dans les cercles et bascules de bassin. Par contre, à l’arrivée des contractions la douleur prenait tout l’espace dans ma tête et dans mon corps et je figeais. Encore une fois, mon infirmière a vu la problématique et a pris le relai en plaçant ses mains sur mes hanches et en induisant gentiment mais fermement des cercles à mon bassin. *Elle a simplement pris le relai quand mon corps était pris d’assaut par un ennemi imaginaire (perle de soulagement). Mon mari a donc pu prendre la relève par la suite, et le ballon est donc demeuré mon ami pour encore quelques temps.
Le ballon d’exercice fût donc mon grand ami pendant plusieurs heures. J’allais bon train dans les cercles et bascules de bassin. Par contre, à l’arrivée des contractions la douleur prenait tout l’espace dans ma tête et dans mon corps et je figeais. Encore une fois, mon infirmière a vu la problématique et a pris le relai en plaçant ses mains sur mes hanches et en induisant gentiment mais fermement des cercles à mon bassin. *Elle a simplement pris le relai quand mon corps était pris d’assaut par un ennemi imaginaire (perle de soulagement). Mon mari a donc pu prendre la relève par la suite, et le ballon est donc demeuré mon ami pour encore quelques temps. Les bains sont aussi des endroits agréables pour gérer la douleur, réduire notre stress et rester dans « sa bulle ». Un bain de bonne dimension nous permettant de changer de position rendra l’expérience plus intéressante. Un outil qui ne m’a personnellement pas beaucoup servi, faute d’avoir été suffisamment surveillé durant la phase de remplissage. Je me suis retrouvée face à un bain trop plein que j’avais peur de faire déborder en bougeant dedans et aussi trop chaud, mais là, on peut pas vraiment rajouter de l’eau froide, hein ? Comble de malheur, je ne savais pas où et comment activer le drain (fichu bain compliqué d’hôpital !) et je ne voulais surtout pas trop déranger le personnel qui semblait si occupé… Je me sentais surtout comme un homard qu’on essaie d’immerger au complet. Faut dire qu’on était en juillet, en pleine canicule, un gros 37 oC avec l’humidex. Bref, je suis donc sortie et j’ai laissé la chance à une autre.
Les bains sont aussi des endroits agréables pour gérer la douleur, réduire notre stress et rester dans « sa bulle ». Un bain de bonne dimension nous permettant de changer de position rendra l’expérience plus intéressante. Un outil qui ne m’a personnellement pas beaucoup servi, faute d’avoir été suffisamment surveillé durant la phase de remplissage. Je me suis retrouvée face à un bain trop plein que j’avais peur de faire déborder en bougeant dedans et aussi trop chaud, mais là, on peut pas vraiment rajouter de l’eau froide, hein ? Comble de malheur, je ne savais pas où et comment activer le drain (fichu bain compliqué d’hôpital !) et je ne voulais surtout pas trop déranger le personnel qui semblait si occupé… Je me sentais surtout comme un homard qu’on essaie d’immerger au complet. Faut dire qu’on était en juillet, en pleine canicule, un gros 37 oC avec l’humidex. Bref, je suis donc sortie et j’ai laissé la chance à une autre. Vous arrivez à la phase de poussée ? Voici mes recommandations. De un, assurez-vous que la vessie est vide. Ne poussez pas un bébé sur une vessie pleine ! Elle risque de se faire entrainer dans le vagin par le « bélier » qu’est la tête du bébé à naitre. Alors on fait pipi (si vous êtes mobile) ou on la vide avec un cathéter (si vous êtes sous l’influence d’une péridurale). Ensuite, testez différentes positions de poussée possibles pour trouver celle dans laquelle vous êtes la plus à l’aise, en « sécurité ». La position ne doit en aucun cas vous donnez l’impression que vous êtes vulnérable ou en perte de contrôle. Et vous savez quoi ? Vous avec le droit de trouver que tout d’un coup, après 5-10-15-20 (etc.) minutes, eh bien, ce n’est plus la position qui vous convient. Votre choix n’est pas fixé dans le béton. Et, à moins de mettre maman ou bébé en danger, vous êtes dans le droit de choisir. Dans un monde idéal, vaut mieux éviter la position couchée sur le dos. Elle fixe le sacrum (il ne peut plus bouger, le lit est dans son chemin). Or, lors du passage de bébé, le mouvement du sacrum vers l’arrière est d’une aide précieuse pour faire de la place à cette « gigantesque » tête de bébé à la sortie. De permettre au sacrum d’être mobile, c’est diminuer la demande au périnée de s’étirer de façon extrême. Un travail d’équipe : et le périnée et le bassin feront leur bout de chemin pour faire place au bébé. Les risques de déchirures sévères sont donc diminués. On se tourne donc vers quelles positions ? Si vous êtes déjà flexible et à l’aise dans ces positions d’avance (c’est-à-dire avant le moment de l’accouchement) : le squat/accroupi en petit bonhomme (que ce soit au sol ou sur le lit) avec des surfaces tout autour pour pouvoir prendre appui. Exemple : une chaise en avant (ou encore la tête de lit qui se redresse, la barrière de lit) pour appuyer les avant-bras et le front, un meuble derrière pour s’appuyer le dos, ou encore le conjoint assis sur le lit qui supporte sous les bras la future maman accroupie au sol, la cadrant de chaque côté avec ses jambes. On peut aussi choisir le 4 pattes et ses déclinaisons. Sur le lit pour le moelleux sous les genoux ou au sol, c’est au choix. Un ballon sous la poitrine qu’on entoure avec ses bras et sur lequel on repose la tête, pourquoi pas. Ou bien une pile d’oreiller sous la poitrine, lorsqu’on est dans le lit, ça peut aussi bien faire l’affaire. La position assis de côté (voir la photo) est malheureusement assez méconnue pour faire venir un bébé au monde, mais elle est aussi très intéressante, elle vaut la peine qu’on l’essaye ! Vient ensuite la classique couchée sur le côté. Les mains peuvent tenir la barrière de lit ou le genou d’en haut, c’est au choix. Si on laisse à quelqu’un d’autre le travail de tenir la jambe du haut, faut seulement être vigilant de ne pas être trop agressif dans le maintien de la jambe. On ne veut pas écraser les nerfs qui passent dans l’aine, ça pourrait entraîner des faiblesses et douleurs pendant un bout de temps dans la cuisse.
Vous arrivez à la phase de poussée ? Voici mes recommandations. De un, assurez-vous que la vessie est vide. Ne poussez pas un bébé sur une vessie pleine ! Elle risque de se faire entrainer dans le vagin par le « bélier » qu’est la tête du bébé à naitre. Alors on fait pipi (si vous êtes mobile) ou on la vide avec un cathéter (si vous êtes sous l’influence d’une péridurale). Ensuite, testez différentes positions de poussée possibles pour trouver celle dans laquelle vous êtes la plus à l’aise, en « sécurité ». La position ne doit en aucun cas vous donnez l’impression que vous êtes vulnérable ou en perte de contrôle. Et vous savez quoi ? Vous avec le droit de trouver que tout d’un coup, après 5-10-15-20 (etc.) minutes, eh bien, ce n’est plus la position qui vous convient. Votre choix n’est pas fixé dans le béton. Et, à moins de mettre maman ou bébé en danger, vous êtes dans le droit de choisir. Dans un monde idéal, vaut mieux éviter la position couchée sur le dos. Elle fixe le sacrum (il ne peut plus bouger, le lit est dans son chemin). Or, lors du passage de bébé, le mouvement du sacrum vers l’arrière est d’une aide précieuse pour faire de la place à cette « gigantesque » tête de bébé à la sortie. De permettre au sacrum d’être mobile, c’est diminuer la demande au périnée de s’étirer de façon extrême. Un travail d’équipe : et le périnée et le bassin feront leur bout de chemin pour faire place au bébé. Les risques de déchirures sévères sont donc diminués. On se tourne donc vers quelles positions ? Si vous êtes déjà flexible et à l’aise dans ces positions d’avance (c’est-à-dire avant le moment de l’accouchement) : le squat/accroupi en petit bonhomme (que ce soit au sol ou sur le lit) avec des surfaces tout autour pour pouvoir prendre appui. Exemple : une chaise en avant (ou encore la tête de lit qui se redresse, la barrière de lit) pour appuyer les avant-bras et le front, un meuble derrière pour s’appuyer le dos, ou encore le conjoint assis sur le lit qui supporte sous les bras la future maman accroupie au sol, la cadrant de chaque côté avec ses jambes. On peut aussi choisir le 4 pattes et ses déclinaisons. Sur le lit pour le moelleux sous les genoux ou au sol, c’est au choix. Un ballon sous la poitrine qu’on entoure avec ses bras et sur lequel on repose la tête, pourquoi pas. Ou bien une pile d’oreiller sous la poitrine, lorsqu’on est dans le lit, ça peut aussi bien faire l’affaire. La position assis de côté (voir la photo) est malheureusement assez méconnue pour faire venir un bébé au monde, mais elle est aussi très intéressante, elle vaut la peine qu’on l’essaye ! Vient ensuite la classique couchée sur le côté. Les mains peuvent tenir la barrière de lit ou le genou d’en haut, c’est au choix. Si on laisse à quelqu’un d’autre le travail de tenir la jambe du haut, faut seulement être vigilant de ne pas être trop agressif dans le maintien de la jambe. On ne veut pas écraser les nerfs qui passent dans l’aine, ça pourrait entraîner des faiblesses et douleurs pendant un bout de temps dans la cuisse.